К врачу–дерматовенерологу обратилась пациентка Ж., 24 лет.
К врачу–дерматовенерологу обратилась пациентка Ж., 24 лет.
Жалобы. На момент обследования жалоб не предъявляла, однако за неделю до обращения у пациентки были выделения из влагалища, учащенное мочеиспускание и чувство жжения в конце мочеиспускании, боли в области крестца.
Анамнез заболевания. Аналогичные симптомы беспокоят в течение последних 3 лет. Неоднократно обращалась к гинекологам и урологам. В анализах мочи – лейкоцитоз, между тем при бактериологическом исследовании мочи роста флоры не обнаруживали. На основании клинической картины Ж. ставили диагноз «цистит» и назначали различные антибиотики, чаще всего ципрофлоксацин. После курса антибактериальной терапии каждый раз наступало облегчение, однако 3–4 раза в год симптоматика возвращалась вновь. Появлению этой симптоматики, как правило, предшествовали следующие факторы: переохлаждение, смена климата во время отпуска либо активный и продолжительный половой акт. Кроме того, за последние 4 года три раза у пациентки появлялись выделения из влагалища, также сопровождавшиеся чувством жжения. К гинекологам не обращалась, а по совету подруги, у которой, с ее слов, были подобные симптомы, применяла свечи с клотримазолом. В течение 5–6 дней выделения и дискомфорт прекращались. Последнее обострение протекало гораздо тяжелее, чем ранее, и совпало по времени с возвращением мужа из командировки (за неделю до появления симптомов). Не обращаясь к врачам, пациентка опять воспользовалась обычной тактикой, которая ей помогала ранее в подобных ситуациях (свечи с клотримазолом по 1 на ночь во влагалище в течение 6 дней). Если такая тактика не помогала, пациентка принимала антибиотик ципрофлоксацин по 250 мг 2 раза/сут. 5 дней. Не было случаев, чтобы то или иное применявшееся лечение не приводило к концу курса к исчезновению симптомов. На этот раз оказалось достаточно только клотримазола. К 6–му дню его применения все клинические проявления стихли. Тем не менее напуганная последним обострением, возникшим после возвращения мужа, пациентка решила пройти обследование.
Пациентка восприняла последнее обострение очень серьезно, поскольку стала подозревать супруга в неверности. Стала раздражительной, возникли мысли о разводе. Разладилась сексуальная жизнь. Посоветовалась с подругами, стала искать объяснение своей симптоматики в Интернете. Из–за возникших подозрений на этот раз решила обратиться не к гинекологу или урологу, что делала ранее при появлении сходных симптомов, а к дерматовенерологу, с тем чтобы тщательно обследоваться на инфекции, передаваемые половым путем (ИППП).
Анамнез жизни и гинекологический анамнез. Менструации с 14 лет, установились сразу. Замужем 4 года. Муж старше Ж. на 5 лет, является у пациентки первым и единственным половым партнером. Беременностей у Ж. не было. До сих пор супруги предохранялись при половых контактах с помощью презерватива с целью предупреждения нежелательной беременности. Иногда муж отмечал наличие небольших потертостей на головке полового члена, тогда презерватив супруги не использовали, а с целью предупреждения нежелательной беременности практиковали прерванный половой акт.
Данные осмотра. При физикальном обследовании у пациентки наличия аногенитальных бородавок, контагиозного моллюска, чесотки и лобковых вшей выявлено не было.
При осмотре вульвы была выявлена небольшая гиперемия в области преддверия влагалища и губок уретры. Отмечались молочные выделения из влагалища, несколько более обильные, чем это бывает в норме, без необычного запаха. Шейка матки при осмотре без особенностей. Небольшая гиперемия вокруг отверстия цервикального канала. Значение рН вагинального отделяемого составило 4,5. Аминотест вагинального содержимого с 10% КОН дал отрицательный результат. При бимануальном обследовании патологии не выявлено.
Задачи, стоявшие перед врачом, можно было разделить на 2 группы.
1. Связанные непосредственно с заболеванием, для чего следовало установить причину возникающих у пациентки симптомов.
2. Предупредить возможные неправильные выводы в отношении супружеской неверности мужа и постараться найти доводы, позволяющие вывести пациентку из депрессивного состояния.
Очевидно, что обе эти задачи предстояло решать параллельно, поскольку психологическое состояние пациентки могло отразиться на ее желании сотрудничать с врачом и доверять ему.
Рассмотрим действия врача с учетом поставленных задач.
Поскольку из беседы с пациенткой стало ясно, что основное ее беспокойство связано с подозрением на заражение инфекцией, передаваемой половым путем, основания для чего были, следовало как можно быстрее установить возможную причину появления симптомов и установить, действительно ли недавно произошло заражение ИППП.
Врач объяснил Ж., что, хотя убедительных данных за наличие свежей ИППП у нее нет, но, понимая, что этот вопрос более всего волновал пациентку, предложил в процессе поиска причин периодически возникающих у нее симптомов провести обследование на все основные ИППП.
Такое решение успокоило Ж., т.к. позволяло решить обе тревожащие ее проблемы и также укрепило доверие к врачу.
Обследования для выявления возможных причин заболевания.
Основной вопрос был следующим: на какие инфекции следовало обследовать пациентку, учитывая ее анамнез и подозрения в возможности недавнего заражения ИППП?
Жалобы пациентки позволяли предположить наличие инфекции во влагалище (выделения) и в мочевыводящих путях (рези при мочеиспускании). Кроме того, важная для выявления возможной инфекции информация, сообщенная пациенткой, заключалась в том, что жалобы появились примерно через неделю после возвращения мужа из командировки. Т.е. следовало учесть инкубационный период, который при различных ИППП варьирует от 2 дней до полугода.
Согласно данным в представленной ниже диаграмме (рис. 1), существуют три основные инфекционные причины выделений из влагалища: бактериальный вагиноз (БВ), урогенитальный трихомониаз (УТ) и урогенитальный кандидоз (УК). Т.о. дифференциальный диагноз в случае патологических выделений из влагалища проводится в основном между этими тремя нозологиями. Кроме того, выделения из влагалища могут быть связаны и с воспалительными процессами в цервикальном канале, которые могут быть вызваны С. trachomatis, N. gonorrhoeae или M. genitalium.
УТ считается самой распространенной инфекцией, передаваемой половым путем. Инкубационный период при УТ не больше недели. Обнаружение этой инфекции могло свидетельствовать о заражении ИППП от мужа. Местное применение клотримазола при трихомониазе не привело бы к полному исчезновению симптоматики.
БВ, хотя и не является ИППП, считается наиболее частой причиной патологических выделений из влагалища и рассматривается как дисбиоз влагалища. Его возникновение могло не иметь никакой связи с получением инфекции от мужа.
УК также широко распространен, составляя около 1/3 случаев в структуре инфекционных поражений влагалища, но к ИППП, также как и БВ, не относится. Клотримазол действительно мог привести к исчезновению симптоматики, если ее причиной являлся кандидоз.
Таким образом, из трех основных причин появления выделений из влагалища только УТ мог свидетельствовать о заражении нашей пациентки ИППП.
Что касается С. trachomatis, N. gonorrhoeae или M. genitalium, то исключить их наличие у пациентки без специального исследования невозможно, однако вероятность возникновения выделений из влагалища всего через неделю после потенциального заражения этими инфекциями, выглядела маловероятной. Дело в том, что только очень выраженное воспаление в цервикальном канале может проявиться выделениями из влагалища, да еще так скоро – всего через неделю после возможного заражения. Инкубационный период при хламидийной инфекции 10–14 дней. Роль M. genitalium при цервицитах еще не доказана, хотя есть сообщения о возможной роли этой инфекции при данной нозологии. А вот при гонорее инкубационный период достаточно короткий (3–5 дней). Ни при одной из этих инфекций эффекта от применения клотримазола ожидать не приходится. В любом случае, было необходимо обследовать пациентку на все эти инфекции.
Причины симптоматики со стороны мочевыводящих путей
Учащенное мочеиспускание и чувство жжения – главные признаки уретрита или цистита. Что может быть причиной этих заболеваний? Чаще всего причиной уретрита и цистита являются бактерии, в частности, E. coli. Кроме того, в уретру могут попадать и возбудители, обусловливающие заболевания, относящиеся к ИППП, которые вызывают цервициты у женщин, а именно С. trachomatis, N.gonorrhoeae или M. genitalium. Правда, в случае нашей пациентки маловероятно было бы ожидать, что интравагинальное применение клотримазола в этом случае дало бы эффект. Причиной циститов и уретритов могут быть и дрожжеподобные грибки рода Candida, но опять же в этих случаях симптоматика не ушла бы после интравагинального использования свечей клотримазола.
А что же вирусы? В частности, вирус простого герпеса (ВПГ)? Может ли ВПГ явиться причиной тех симптомов со стороны мочевыводящих путей, которые описывала наша пациентка?
То, что ВПГ может вызывать уретриты, давно известно. По данным зарубежных исследований, частота обнаружения ВПГ–1, 2 при уретритах колеблется от 6 до 25% [2–4].
Принято считать, что клиническая картина классического герпетического уретрита, помимо выделений и симптомов дизурии, включает наличие пузырьковых или эрозивных элементов в области гениталий. Между тем известно, что клиническое течение герпетического уретрита часто не сопровождается классическими симптомами генитального герпеса.
Есть ли основания для того, чтобы предположить именно вирусную природу проблем, беспокоящих нашу пациентку?
Сравним характеристику уретритов бактериальной или грибковой этиологии с вирусными, вызванными ВПГ.
Как отличить уретрит бактериального происхождения от герпетического уретрита?
•• При бактериальной мочеполовой инфекции всегда удается получить рост бактерий в культуре, а при герпетическом уретрите нет.
•• При герпетическом уретрите, как правило, не бывает учащенных и императивных позывов к мочеиспусканию, поскольку, в отличие от цистита, нет спастических сокращений мочевого пузыря.
•• При исследовании соскобов из уретры можно обнаружить ВПГ, хотя часто результат оказывается ложноотрицательным.
А как отличить кандидозное поражение гениталий от ВПГ–инфекции?
Что общего?
•• Зуд в области гениталий – один из ведущих симптомов ВПГ и кандидоза гениталий у женщин.
•• В связи с этим при наличии периодического зуда в области гениталий ставят диагноз «кандидоз», в то время как на самом деле это может быть проявлением герпетической инфекции.
Какие различия?
Различия – микробиологические: при наличии рецидивирующего зуда гениталий и отрицательном результате нативного исследования на наличие дрожжевой инфекции следует провести обследование на ВПГ.
В таблице 1 представлена дифференциальная диагностика, основанная на собственном клиническом опыте, различных патологических состояний, которые у женщин могут сопровождаться чувством жжения в урогенитальной области.
Исходя из данных в представленной таблице, наиболее вероятной причиной появления такой разнообразной симптоматики, которую описывала пациентка, является именно ВПГ. Такое предположение, разумеется, требует подтверждения и никак не отменяет тщательного обследования с целью определения других возможных причин.
Итак, вернемся к одной из основных задач, сформулированных в самом начале работы с пациенткой: на какие инфекции следует ее обследовать, чтобы установить причину возникающей у нее симптоматики, а также определить возможность наличия у нее ИППП.
План обследования Ж. на ИППП
•• Микроскопия мазков из влагалища и уретры с окраской по Граму.
•• Нативные препарты для исследования на бактериальный вагиноз, кандидозную инфекцию и трихомониаз.
•• ПЦР для выявления N. gonorrhoeae, C. trachomatis, M. genitalium.
•• Посев на T. vaginalis.
Серологическая диагностика для исключения ИППП:
• диагностика ВИЧ–инфекции;
• RPR–тест для выявления сифилиса;
• определение HBsAg и антител к ВГ–С;
• определение типоспецифических IgG к ВПГ–1 и ВПГ–2.
Почему не следует проводить определение IgM к ВПГ–1 и 2 при рутинном обследовании на ИППП [5]
• Существующие сегодня тесты по определению IgM имеют серьезные недостатки:
• Возможна перекрестная активность между IgM к ВПГ–1 и 2.
• При герпетической ВПГ–1–инфекции на губах возможны положительные тесты на ВПГ–2
⇒ ложный диагноз генитальной герпетической инфекции ⇒ неадекватное лечение и нежелательные эмоциональные проблемы, когда речь идет о создании семьи или длительных отношений.
• Возможна перекрестная реакция с другими герпесвирусами: ЦМВ, Эпштейна–Барр и другими.
•• У 35% людей с реактивацией ВПГ–2 могут присутствовать IgM ⇒ тест не позволяет отличить новую инфекцию от уже имеющейся.
• Такой тест может быть оправдан у новорожденных, поскольку IgM не проникают через плаценту.
• ⇒обнаружение IgM у новорожденных может означать, что эти иммуноглобулины появились в ответ на их собственную инфекцию, а не проникли трансплацентарно от матери.
Результаты обследования Ж.
У пациентки Ж. все проведенные тесты на ИППП оказались отрицательными, кроме положительного типоспецифического теста на ВПГ–1 и ВПГ–2.
Консультирование Ж.
Проанализировав полученные результаты, врач объяснил пациентке, что она является носителем ВПГ–инфекции, которая, очевидно, и вызывает периодически все те симптомы, которые беспокоят ее в последние годы, что полностью укладывалось в естественное течение ВПГ–инфекции, а «эффект» от применявшихся Ж. лекарственных средств на самом деле совпадал по времени с окончанием очередного обострения герпетической инфекции.
Пациентка была сильно удивлена, поскольку, по ее мнению, никогда ни она, ни ее муж не имели симптомов этого заболевания. Она представляла себе, что герпетическая инфекция проявляется в виде пузырьковой сыпи, например, на губах. Это всегда очень ответственный момент для врача, потому что при первичной постановке диагноза ВПГ–инфекции очень важно провести грамотное консультирование, ответив на все возможные вопросы пациента, впервые услышавшего о своем диагнозе.
Основные вопросы, которые интересовали Ж., были следующие:
•• Как долго она инфицирована и откуда взялась инфекция?
•• Почему врачи, к которым она обращалась ранее, никогда не обследовал ее на герпес?
•• Можно ли отнести герпетическую инфекцию к ИППП при ее локализации в области гениталий?
В Европейских рекомендациях по ведению пациентов с генитальным герпесом приведен перечень вопросов для обсуждения c пациентом при первичном эпизоде генитального герпеса [5]:
1) возможный источник заражения;
2) течение заболевания – риск развития субклинической инфекции;
3) различные варианты лечения;
4) риск передачи инфекции половым или иными путями;
5) риск передачи инфекции от матери плоду во время беременности;
6) необходимость извещения акушера–гинеколога о наличии заболевания;
7) последствия заражения инфицированным мужчиной неинфицированной партнерши во время беременности;

Как видно из этого перечня рекомендуемых к обсуждению вопросов, этот список даже шире тех тем, которые интересовали Ж. Из всех представленных здесь моментов лишь последствия заражения инфицированным мужчиной неинфицированной партнерши во время беременности не имели отношения к нашему случаю, поскольку Ж. оказалась уже инфицирована.
В процессе консультирования нашей пациентки наконец–то появилась возможность аргументированно приступить к рассмотрению второй важной темы с тем, чтобы предупредить возможные неправильные выводы в отношении супружеской неверности мужа и постараться найти доводы, позволяющие наладить душевное состояние пациентки.
В принципе, в задачи врачебного консультирования не входит проведение «расследования с целью уличения одного из партнеров в супружеской неверности». Наоборот, большим успехом врача можно признать ситуацию, когда, несмотря на диагностирование у супругов ИППП, что недвусмысленно указывает на факт неверности, так провести консультирование, чтобы факт заражения, во всяком случае, не был использован как негативный аргумент при решении супругами вопроса о сохранении семьи.
Рассмотрим с этой точки зрения ситуацию пациентки Ж., у которой удалось установить наличие ВПГ–инфекции.
Вот как врач отвечал на поставленные пациенткой вопросы.
• Как долго она инфицирована и откуда взялась инфекция?
Исходя из данных анамнеза, можно предположить, что инфицирование произошло после вступления в брак и источником заражения, по–видимому, явился супруг. Но при этом нельзя исключить, что у супруга ВПГ мог присутствовать и до вступления в брак и инфекция сохраняется в латентном или, возможно, малосимптомном состоянии. Для прояснения этого вопроса необходимо было побеседовать с мужем Ж. и обследовать его.
• Почему ни гинекологи, ни урологи раньше никогда не обследовали ее на герпес?
Правила деонтологии предполагают, что не следует уличать коллег в неправильном ведении пациента. Надо попытаться найти такое объяснение совершенной диагностической ошибке, которое не вызвало бы у пациента желания непременно судиться с врачами, – естественно, если такие ошибки не были настолько грубыми, что привели к тяжелым последствиям для пациента. В нашем случае недостаточное обследование пациентки как раз к таким последствиям не привело. Объяснение, которое вполне устроило пациентку, было такое: скорее всего, врачи ранее слишком полагались на клинические проявления, достаточно типичные как для кандидоза, так и для бактериального цистита, поэтому и не сочли нужным проводить дополнительные исследования. Возможно, врачей вводило в заблуждение то, что назначаемая терапия всегда сопровождалась исчезновением симптоматики.
• Можно ли отнести герпетическую инфекцию к ИППП при ее локализации в области гениталий?
Можно. Но еще раз следует подчеркнуть, что из одного этого факта совершенно не следует, что муж заразился этой инфекцией, находясь в браке. Вполне возможно, что он приобрел ее еще до брака. Также совершенно точно можно утверждать, что совпадение последнего обострения у Ж. никак не связано с возвращением мужа из командировки, где, по мнению Ж., он мог заразиться ИППП. Скорее причиной последнего обострения мог явиться продолжительный активный секс, после которого и ранее у Ж. случались обострения. Кстати, рецидивы после травматизации, даже незначительной, что вполне вероятно при активном сексе, как раз очень характерны именно для герпетической инфекции [6].
После обсуждения ситуации было принято решение пригласить для беседы и обследования мужа Ж.
Результаты обследования супруга пациентки Ж.
К., супруг Ж., явился на обследование. В беседе с врачом он заявил, что до вступления в брак у него были половые контакты и среди его партнерш, возможно, были и те, у которых имелась герпетическая инфекция. Проявлений герпетической инфекции у него никогда не было, и он считал, что этого заболевания у него нет.
Тем не менее, на основании полученных данных можно было предположить, что К. также мог быть носителем ВПГ.
Была проведена типоспецифическая серологическая диагностика, результаты которой подтвердили это предположение: супруг Ж. оказался серопозитивен по ВПГ–1 и 2.
Это очень удивило супруга нашей пациентки, ведь, как он утверждал, симптомов заболевания у него никогда не было. Врачу пришлось провести консультирование и супруга.
Прежде всего врач объяснил ему, что, согласно современным представлениям о герпетической инфекции, лица с положительными результатами типоспецифических серологических тестов на ВПГ–2 практически всегда являются инфицированными этим вирусом и могут передавать его другим людям даже в тех случаях, когда у них никогда не было симптомов этой инфекции [7,8].
Врач сослался на американские данные, согласно которым 22% лиц старше 14 лет в США являются носителями ВПГ–2 инфекции и лишь 10% из этих людей знали о том, что они инфицированы [9].
То, что у супруга Ж. герпетическая инфекия никогда не проявлялась, означало, что она протекала у него субклинически. Более того, именно при таком течении инфекции чаще всего и происходит заражение партнера. Так что ничего удивительного нет, что, несмотря на отсутствие клинических проявлений герпетической инфекции, супруг Ж. передал ВПГ своей жене.
Теперь пришло время обсудить создавшуюся ситуацию с обоими супругами и наметить план действий по контролю герпетической инфекции, тем более что до последнего обращения к врачу они планировали рождение ребенка.
Консультирование супружеской пары
Это необходимая часть консультирования, когда речь идет о постоянных половых партнерах, поскольку речь идет об инфекции, с которой им придется существовать всю оставшуюся жизнь, и только профессионально грамотная консультация и терапия позволят этой паре правильно ее контролировать и не впадать в депрессию из–за персистенции в организме инфекции, вызванной ВПГ, т.к. элиминация последнего невозможна. Итак, врач пригласил для заключительной беседы обоих супругов.
Вот как была построена эта заключительная беседа.
1. Прежде всего, врач подвел итоги обследования супругов и сообщил им, что единственной инфекцией, которую удалось у них обнаружить, является ВПГ, причем как ВПГ–1, так и ВПГ–2.
2. Симптоматика, которая периодически беспокоила Ж., может быть объяснена наличием именно этой инфекции.
3. Источником инфицирования является супруг Ж., у которого ВПГ–инфекция протекала субклинически.
4. Исходя из анамнеза и полученных при обследовании супруга Ж. данных, можно прийти к заключению, что ВПГ–инфекцию он приобрел до брака с Ж.
5. И, наконец, врач обсудил вопрос о существующих терапевтических возможностях.
Выбор стратегии в борьбе с ВПГ–инфекцией
1. Лечение каждого эпизода проявления инфекции;
2. Профилактика ее рецидивов.
Врач объяснил супругам, что, согласно современным представлениям, окончательное решение о том, как контролировать ВПГ–инфекцию, должно быть принято совместно пациентом и врачом после разъяснения пациенту смысла каждого из таких подходов.
1. Лечение каждого эпизода проявления инфекции генитального герпеса (ГГ) получило название эпизодическая терапия.
Под ней понимают прием внутрь противовирусных препаратов в момент обострения инфекции. Такую тактику рекомендуют пациентам с редкими, клинически невыраженными обострениями и при наличии четко определяемого продромального синдрома, во время которого следует начинать прием препаратов. Как правило, такую терапию рекомендуют лицам, у которых не более 6 обострений ГГ в год.
Согласно Европейским рекомендациям по ведению взрослых иммунокомпетентных (с нормальным иммунным статусом) пациентов с генитальным герпесом, рекомендациям Международного форума по лечению герпеса, а также клиническим рекомендациям по терапии генитального герпеса РОДВ [5,10,11], что также отражено в инструкциях по применению противогерпетических препаратов в РФ, при первичной инфекции или рецидиве ранее нелеченной герпетической инфекции следует назначать следующие схемы лечения этиотропными (противогерпетическими) препаратами: в среднем
• Ацикловир 200 мг х 5 раз/сут. 5 дней
400 мг х 3 раз/сут. 5 дней
• Валацикловир 500 мг х 2 раз/сут. 5 дней
• Фамцикловир 250 мг х 3 раз/сут. 5 дней
При всех последующих рецидивах хронической герпетической инфекции у взрослых иммунокомпетентных пациентов ацикловир и валацикловир рекомендуются назначать в тех же дозировках, а фамцикловир – 125 мг х 2 раз/сут. Лечение следует начинать уже в продромальном периоде или сразу после появления симптомов заболевания. Длительность лечения рецидива составляет 3–5 дней.
2. Профилактика рецидивов ВПГ–инфекции или супрессивная (превентивная) терапия ГГ.
Такой подход подразумевает ежедневный прием этиотропных противовирусных препаратов в непрерывном режиме в течение длительного времени (4–12 мес.).
Показаниями для супрессивной терапии являются:
1. тяжелое течение с частыми обострениями;
2. отсутствие продромы;
3. особые обстоятельства (отпуск, свадьба и т.д.);
4. во время приема иммуносупрессивной терапии;
5. при психосексуальных расстройствах;
6. во избежание риска передачи инфекции.
Согласно вышеуказанным международным и российским клиническим рекомендациям [5,10,11], что также отражено в инструкциях по применению противогерпетических препаратов в РФ, для супрессивной терапии ГГ назначают следующие схемы длительно (4–12 мес.) с периодической оценкой течения заболевания:
• Ацикловир 400 мг х 2 раз/сут.
• Валацикловир 500 мг х 1 раз/сут.
• Фамцикловир 250 мг х 2 раз/сут.
Как следует из описания показаний и принципов эпизодической и супрессивной терапии, пациентке Ж. можно было рекомендовать эпизодическую терапию, ведь число рецидивов заболевания, по данным анамнеза, у нее не превышало 6 в год. Тем не менее среди показаний к супрессивной терапии были и те, что имели к ней отношение. Так, рецидивы у Ж. всегда возникали при отсутствии продромы, часто случались при смене климата во время отпуска и сопровождались психосексуальными расстройствами.
Врач объяснил, что выбор тактики противогерпетической терапии может меняться в зависимости от обстоятельств, и предложил Ж. самой решить, какой она предпочитает вариант терапии в настоящее время.
Получив столько новой информации, Ж. решила все обдумать в спокойной обстановке и еще раз посетить врача для принятия окончательного решения в отношении выбора того или иного подхода к контролю герпетической инфекции.
Явившись на следующий прием, пациентка сообщила, что, взвесив различные обстоятельства, она склоняеться к тому, что в ее ситуации предпочтительной является супрессивная терапия, поскольку она поможет ей не только справиться с возникновениями обострений, но еще и обрести покой после перенесенного стресса и наладить супружеские отношения.
После обсуждения имеющихся терапевтических возможностей с врачом было принято решение о супрессивной терапии валацикловиром (Валтрексом) ежедневно по 1 таблетке 500 мг. Совместно принятое решение в пользу Валтрекса основывалось как на существующих рекомендациях по терапии ГГ, так и на том, что поскольку пациентке предстоит длительный прием препарата, то для нее предпочтительнее был прием лекарства не более 1 раза в сутки, а также Валтрекс показался ей наиболее приемлемым по стоимости.
Ж. был выписан Валтрекс и предложено явиться на консультацию к врачу через 3 месяца после его применения по схеме супрессивной терапии: 1 таблетка (500 мг) 1 раз в сутки вне зависимости от приема пищи и жидкости.
Заключительная консультация. Планирование беременности
Ж. явилась на прием через 3 мес. За это время на фоне приема Валтрекса по 1 таблетке (500 мг) 1 раз/сут. у нее не было ни одного рецидива. Настроение пациентки было хорошее. Отношения с мужем окончательно наладились. Они вместе отдохнули в Итальянских Альпах, катаясь на лыжах. Несмотря на переохлаждение, обострений герпетической инфекции на фоне супрессивной терапии Валтрексом не возникло. Пациентка приняла решение продолжить терапию и поинтересовалась, может ли она планировать беременность.
Врач объяснил Ж., что согласно Европейским рекомендациям по ведению пациентов с генитальным герпесом [5], при наступлении беременности следует информировать акушера–гинеколога о наличии ВПГ–инфекции.
Что касается продолжения супрессивной терапии, то при планировании беременности ее следует прекратить. Если обострение герпетической инфекции возникнет во время беременности, то следует посетить врача для решения вопроса о необходимости назначения лечения.
Хотя существует риск передачи ВПГ–инфекции от матери плоду во время беременности, в случае Ж. этот риск минимален, потому что у нее уже есть антитела к этому вирусу и серьезная опасность для плода может быть только при обострении ВПГ–инфекции к моменту родов. В этот момент и следует назначать лечение. С учетом наличия ВПГ у супруга ситуация при беременности Ж. была бы намного более тяжелой, поскольку для плода возникла бы серьезная угроза при инфицировании во время беременности серонегативной матери.
Ж. была вполне удовлетворена консультацией и благодарна за то, что с помощью врача наконец полностью научилась контролировать свое заболевание и обрела душевный покой.
Литература
1. Reis A.J. Treatment of vaginal infections. Candidiasis, bacterial vaginosis and trichomoniasis. J Am Pharm Assos. 1997: NS37:563–569.
2. Oni AA, Adu FD, Ekweozor CC et al. Herpetic urethritis in male patients in Ibadan. West Afr J Med 1997 Jan–Mar;16(1):27–29.
3. Sturm PD, Moodley P, Khan N. et al. Aetiology of male urethritis in patients recruited from a population with a high HIV prevalence. Int J Antimicrob Agents 2004 Sep;24 Suppl 1:8–14.
4. Srugo I, Steinberg J, Madeb R et al. Agents of non–gonococcal urethritis in males attending an Israeli clinic for sexually transmitted diseases. Isr Med Assoc J 2003 Jan;5(1):24–27.
5. European guideline for the management of genital herpes. International Journal of STD & AIDS, 2001; 12 (Suppl. 3):34–39.
6. Sacks SL. The Truth about Herpes. 4th ed. Vancouver, BC: Gordon Soules Book Publishers: 1997.
7. CDC Web site. Tracking the hidden epidemics: trends in STDs in the United States 2000.
8. UNAIDS/WHO. USA: Epidemiological Fact Sheets on HIV/AIDS and Sexually Transmitted Infection 2002 Update.
9. Armstrong GL et al. Am J Epidemiol. 2001;153:912–920.
10. International Herpes Management Forum. www.IHMF.org
11. Клинические рекомендации Российского общества дерматовенерологов (РОДВ). Под ред. А.А. Кубановой, Москва, Дэкс–Пресс, 2008.
Статья публикуетcя при поддержке компании
ЗАО «ГлаксоСмитКляйн Трейдинг»
Лариса Андреевна Марченко, профессор:
– Мы сегодня поговорим о генитальном герпесе, об использовании современных препаратов, которые появились на нашем рынке при такой патологии, как генитальная герпетическая инфекция. Я буду высказывать и свое мнение, и, безусловно, я буду опираться на документы, которые на сегодняшний день являются основополагающими. Это Европейские рекомендации по лечению генитальной герпетической инфекции, которые пролонгированы до мая 2013 года, и, к сожалению, срок пролонгации истек, но новых рекомендаций нет. И почему мы в большей степени опираемся на эти рекомендации? Потому что наш друг, Радж Пател, который два раза был в России, он возглавляет эти рекомендации. И приятно сказать, что профессор Гомберг Михаил Александрович, друг нашей клиники и друг всех акушеров-гинекологов России, он от России выступает экспертом, также и создателем этих рекомендаций, и поэтому на сегодняшний день мы работаем по этим рекомендациям.
Прежде всего, должна сказать, что 2013 год был таким эпохальным, потому что 100 лет с открытия вируса герпеса, и вирусологи хорошо изучили морфологию, антигенные структуры, механизмы репликации, все вирусологические свойства. А мы с вами клиницисты, и нам надо лечить, уметь лечить больных, страдающих генитальным герпесом. И вот до фактически 1974 года хорошо работал тезис о том, что количество лекарственных средств, используемых при генитальной герпетической инфекции, было обратно пропорционально их эффективности. И только в 1974 году создается аналог нуклеозидов ацикловир, и где-то через 10 лет Гертруда Элайон получает Нобелевскую премию за создание этого противовирусного препарата. Сами понимаете, вирус герпеса – это вирус, который поражает не только эпителиальную клетку, но и нервную клетку, и создавали препараты, и дали Нобелевскую премию, потому что от герпетических менингитов и энцефалитов смертность составляла более 80%. Тем не менее, получив Нобелевскую премию за создание этого препарата, фирмы не остановились, и в связи с тем, что все-таки биодоступность препарата была достаточно низкая относительно, 15-30%, также сродство с тимидинкиназой было не очень высокое, также относительно недолго находился препарат в клетке, возникали привыкания к препарату, и появились ацикловир-резистентные штаммы.
Через 10 лет появляется валиловый эфир ацикловира, и проходит еще 10 лет, и в 1994 году создается фамцикловир, последний препарат из этой группы, производная пенцикловира. И исследователям удается достичь уже 77%-ной биодоступности. Препарат долго находится в хорошей связываемости тимидинкиназой, до 20 часов находится в клетке, и практически привыкания к этому препарату пока еще не появилось. Но инфекция серьезная, генитальным герпесом на сегодняшний день, известно, страдает каждая пятая женщина нашей планеты в возрасте после 12 лет. Драматическая ситуация в Африке. А во всех развитых странах, включая Россию, примерно одинаковые показатели. 20% женщин в России страдает генитальной герпетической инфекцией. И особенности эпидемиологии, ключевая позиция при этой патологии заключается в том, что каждая пятая пациентка страдает генитальным герпесом, но вы как клиницист помните об очень маленьком количестве больных, у которых эта инфекция, перед вашими глазами, из 20 пациенток, которые теоретически страдают генитальным герпесом, перед глазами вот эти 4 красных человечка, у которых типичная форма герпеса с классической лихорадкой, которая повторяется в зависимости от того, 1-м или 2-м типом герпеса страдает женщина, ежемесячно или раз в год.
Вы совершенно не знаете о четырех женщинах, которые страдают бессимптомным проявлением герпеса, но у которых, к сожалению, в 70% случаев при бессимптомной форме погибнут дети от внутриутробной герпетической инфекции, и мать постфактум пойдет обследоваться на генитальную герпетическую инфекцию, потому что морфологи дадут заключение о том, что плод был инфицирован герпесом. И остальные пациентки из 20, здесь у нас 12, они будут страдать атипичной формой герпеса, которые будут приходить к врачу с жалобами на зуд, жжение, неприятные ощущения, бели. А вы если не обследуете их на наличие вируса герпеса, ДНК вируса герпеса в половом тракте, будете находиться в неведении, и не будете знать, как лечить этих пациенток. Но, к сожалению, долгое время считалось, что генитальным герпесом заболевают женщины, которые инфицированы 2 м типом вируса. Но на сегодняшний день уже почти каждая пятая и там третья больная инфицирована и 1-м типом, чего не было буквально 20 лет назад, потому что широко развиты орогенитальные контакты.
И вот мы, исследуя пациенток наших в Covance лаборатории в Швейцарии, показали, что в структуре инфицирования генитальным герпесом каждая третья больная инфицирована 1-м типом. Да, конечно, 50% – 2-м типом, и надо, конечно, с самого начала типировать пациенток, типировать обязательно, потому что известно – если клиника тяжелая, обострения каждый месяц, 6 и более обострений в год, а есть пациентки, которые 12 обострений имеют в год, уже заранее известно, что это 2-й тип герпеса, и не надо проводить им терапию эпизодически, лечить каждое обострение, а все-таки надо переходить к терапии супрессивной по отношению к возбудителю этой инфекции, и проводить длительные 6-8-месячные курсы лечения, дабы получить положительный эффект и не дискредитировать препараты, которые входят в линейку препаратов, которые получили Нобелевскую премию. Очень редко в нашей специальности дают за препараты Нобелевскую премию. Поэтому возникает вопрос: а вообще надо ли обязательно типировать, если классическая лихорадка герпетическая? Может быть, можно по внешнему виду поставить диагноз? Анкетирование достаточно большой группы женщин и мужчин показало, что на основе клинических симптомов трудно достаточно бывает заподозрить диагноз, а диагноз ставился с помощью типоспецифических антител, в России таких антител нет, когда по крови можно поставить диагноз.
Но по анамнезу достаточно по тому, как рассказывает нам пациентка, дебют заболевания, клинические проявления, достаточно трудно поставить диагноз, и все-таки надо, конечно, обязательно каждый случай подозрительный на генитальный герпес, а генитальный герпес – это венерическое заболевание, передаваемое половым путем, это трагедия большая для нашей пациентки, мы должны понимать, что и внутрисемейные отношения могут меняться. И если женщина или мужчина еще не в браке, у них какие-то ограничения в половых контактах. Конечно, мы должны поставить им четко диагноз, что это генитальный герпес, тем более, что есть заболевания, которые похожи, также сопровождаются язвенными проявлениями и похожи на герпес, но это не герпес. Чтобы не спутать герпес с сифилисом и с красным плоским лишаем, и с болезнью Бехчета (это очень интересное заболевание, но нет времени говорить), с рецидивирующим кандидозом. Кстати, у больных с генитальным герпесом в 30% случаев это причина рецидивирующей кандидозной инфекции. Поэтому если у больной 4 и более обострения кандиды в течение жизни, надо обследовать обязательно на генитальный герпес. Надо также проводить дифф. диагноз и с чесоткой, и с банальной травмой, и с пузырчаткой. Я, кстати, один раз не поставила, не знаю, дерматовенерологам иногда приходится показывать этих пациенток, потому что мы не сталкиваемся с пузырчаткой. И со стрептококковым импетиго, который, в общем, хорошо знают дерматологи, поэтому иногда приходится обращаться к нашим коллегам.
Поэтому на сегодняшний день методом диагностики является, конечно, четкий метод. Надо найти ДНК вируса герпеса 1-го или 2-го типа методом ПЦР в реальном времени. С высокой и специфичностью, и чувствительностью этот метод, он ничем не уступает классическому культуральному методу. Но, если вы в своих клиниках иммуноферментным методом, иммунофлуоресцентным методом пользуетесь, то от таких методов надо уходить, потому что они имеют очень низкую специфичность. Хочу сразу сказать, что вот бактериальные инфекции, когда мы правильно делаем онкоцитологию больным или, грамотней сказать, ПАП-тест, то параллельно мы определяем, какое количество лейкоцитов в мазке, какой тип клеток, то в рекомендациях четко записано: метод ПАП-теста не может ни в коем случае использоваться для постановки диагноза генитального герпеса, потому что в мазке вы ничего не увидите. Это надо помнить. Вот на сегодняшний день в России мы определяем, к сожалению, смешанные антитела в крови и к 1-му, и ко 2-му типу. И 95% нашего населения – носители 1-го и 2-го типа герпеса, комбинации этих типов. Поэтому по крови ставить диагноз генитального герпеса нельзя, потому что страдает 20%, а вы невольно цифру увеличите до 95%.
С помощью смешанных антител мы выявляем только группу больных, особенно беременных, когда мы смотрим на TORCH-инфекции, которые серонегативные по генитальной герпетической инфекции… – по инфекции герпетической, простите, не генитальной, а просто по герпетической инфекции в целом, – и потом в процессе беременности мы наблюдаем, не появилась ли сероконверсия к возбудителю просто герпесвирусной инфекции, и следим именно за 5% женщин, которые не имеют антител к герпесу. Поэтому ставить диагноз с помощью тестов по крови на сегодняшний день нельзя ни у нас в России, ни в мире, потому что вот эти типоспецифические антитела IgG2, они очень дорогие, и для клинической практики ими не пользуются на Западе. К ним прибегают на Западе, у нас их нет, потому что очень дорого стоят, только в случаях таких, которые трудноразрешимые в России, когда вы раз за разом видите герпетические высыпания, классическую герпетическую лихорадку, берете мазок из цервикального канала, и не находите возбудителя, не находите ДНК вирусную. Вот в этом случае прибегают к серологическим исследованиям.
Возникает вопрос: может быть, заражение, если вирус генитального герпеса можно исключить с помощью, если серонегативный анализ на антитела, и тоже это неправильно. По антителам – это дополнительный метод. В России очень любят ориентироваться на антитела. Нельзя, потому что они теоретически должны формироваться к 22-му дню от момента заражения, но у 20% они не формируются в течение ближайших 3 месяцев. Вот поэтому-то женщина, которая в первом триместре беременности серонегативная, ей надо брать во втором и в третьем триместре, следить за появлением серонегативности. Вот еще есть очень важный момент. Почему так много стало генитальной герпетической инфекции? Люди никто не хотят заражать друг друга в остром периоде, когда максимум высыпаний на половых органах. Но никто, к сожалению, не знает, что 7 дней до высыпания и 7 дней после того, как высыпания эти зажили, идет жесткая репродукция вируса, выделение вируса из предполагаемого очага, и в этот момент наши больные остаются источниками заражения.
Как можно снизить риск передачи инфекции? Конечно, использование презервативов, безусловно. Конечно, в первый год заболевания, понятно, наиболее высокий процент заражения в половой паре. Конечно, во время обострений, безусловно, нельзя жить половой жизнью. Но есть еще метод, который позволяет спокойно жить людям, которые находятся в дискордантных парах, то есть если один половой партнер страдает генитальным герпесом, а второй либо бессимптомный носитель, но он думает, что он здоров, или на самом деле здоров. Если пациентка страдающая, кстати, женщина, частыми тяжелыми формами генитального герпеса, она должна использовать фамцикловир в режиме супрессивной терапии, и у нее в 95% случаев она не будет выделять вирус, и риск передачи инфекции снижается на 48%. Это сделаны были международные исследования такие на примере валацикловира, но всего на 48%. Но это большое значение имеет, конечно. Осложнения, дает ли генитальный герпес? Я говорю сейчас о генитальном герпесе. Осложнения? Да, к сожалению. Особенно при первичном эпизоде, во время беременности. Также бывает, асептические менингиты, чаще они характерны для женщин, в три раза реже они встречаются у мужчин. Могут спорадические энцефалиты бывать.
Может развиться синдром Элсберга. Это синдром, который характеризует радикулоневропатиями, когда больная даже не может помочиться, у нее временная парализация нижних конечностей, сильные боли радикулярные. К счастью, они проходят на терапии аналогами нуклеозидов, и обязательно к этому лечению должны быть привлечены и специалисты невропатологи, в частности. Очень частый синдром Белла, когда неврит лицевого нерва при генитальном герпесе встречается. Значительно реже – поражения внутренних органов, могут быть даже гепатозы, пневмониты. И следует помнить, во всех случаях, когда есть обострения, обязательно надо начинать со специфической терапии аналогами нуклеозидов обязательно, и использовать обязательно, лечение должно проводиться совместно, обязательно привлекать специалистов невропатологов, дерматологов и так далее. Что касается того, как же мы должны интерпретировать наши результаты лабораторные, и как должны лечить наших пациенток. На сегодняшний день в мире существует жесткий один подход – использовать при генитальной герпетической инфекции аналоги нуклеозидов. К сожалению, Россия – особая страна, где пользуются либо иммуномодулирующей терапией, – возможно, иммуномодулирующая терапия это будущее в лечении генитального герпеса, но пока иммуномодуляторы не найдены, – либо комбинированной терапией. Но, с точки зрения фармакотерапии это вообще абсурд.
Если эффективность аналогов нуклеозидов 95%, зачем же увеличивать до 98, может быть, используя, добавляя иммуномодуляторы? Это нереально. Поэтому все-таки мы должны придерживаться рекомендаций международных, где написано, что генитальный герпес надо лечить аналогами нуклеозидов. И вот сегодня мы обсуждаем фамвир, препарат, производный от пенцикловира, и механизм действия препарата заключается в том, за это и была дана Нобелевская премия, что этот препарат, если у больной в организме нет острой репродукции вируса, а когда начинается репродукция вируса, выделяется фермент тимидинкиназы, который вообще ни в каких ситуациях в человеческом организме, кроме как острое инфицирование генитальным герпесом или экстрагенитальным герпесом, не появляется. Поэтому под влиянием тимидинкиназы фамцикловир из неактивной формы начинает превращаться в моно-, и трифосфат, и уже трифосфат обладает активным действием. Но хочу сразу вам сказать, что фамцикловир, согласно рекомендации FDA, равно как и валацикловир, не разрешен беременным. Поэтому мы сегодня беременности касаться не будем, и будем обсуждать лечение пациенток наших фамцикловиром вне беременности.
И еще раз подчеркиваю, почему сегодня мы говорим об этом препарате, – потому что препарат имеет высокую биодоступность, хорошее сродство с тимидинкиназой, и не формируется мутантных штаммов. Потому что у меня огромный опыт использования препаратов, и ацикловира, и валацикловира, и в ряде случаев больные получают препараты и говорят, что эффекта нет. У нас теперь есть новый препарат, который нам поможет в этих ситуациях. Невольно мы сами формируем мутантные штаммы, и в рекомендациях международных записано, что генитальный герпес – это болезнь всего организма, и поэтому сегодня уже никто не пользуется при этой патологии кремом ацикловира, потому что он ответственен как раз, считается, за развитие мутантных штаммов. Какие же режимы использования фамцикловира? При остром эпизоде, при первичном эпизоде генитального герпеса мы пользуемся фамцикловиром по 250 миллиграмм 3 раза в день не менее 5-7 дней, поэтому препарат существует в двух дозах – 250 миллиграмм и 125 миллиграмм. Причем, начинаем лечить препаратом сразу по подозрению.
Если диагноз генитального герпеса мы выставляем больной, получив положительный ответ ДНК-зонда, наличие генитального герпеса, то лечение начинаем сразу, как приходит к нам больная, и мы подозреваем только эту патологию. Потому что, если у нее нет генитального герпеса, если у нее эта язва обусловлена травмой, то тимидинкиназы не будет в организме, и препарат не окажет никакое действие, и неактивированный фамцикловир никак не воздействует на незараженные клетки, никакого отрицательного действия на организм не будет, а положительное будет, если мы рано начинаем лечить. Вот как раз на слайде показано, что, к сожалению, и вы должны это понимать, ни один аналог нуклеозидов на сегодняшний день не может вылечить больную от генитального герпеса, потому что в течение ближайших 48-72 часов вирус попадает в ганглии нервные, и там находится на протяжении 64 лет в виде голой ДНК. Потом, как только воздействует какой-то провоцирующий фактор, для женщин это часто менструация, поэтому обострение, инфицирование 2-м типом часто бывает связано с менструальными днями, вирус опять идет восходящим путем к тому месту, куда впервые попал. Но, если больная в супрессивном режиме получает препарат, он у нее находится все время в организме, она еще не знает, что у нее началось обострение, а выделенная тимидинкиназа активирует препарат, и идет как бы скрытое лечение.
Поэтому режим супрессивной терапии при тяжелых формах герпеса проводить необходимо. Но если у больной уже не первичный эпизод, а повторное обострение, то дозу можно в два раза уменьшить, и она составляет 125 миллиграмм, и уже не 3 раза в день, а 2 раза в день 5 дней. Кому дают такие режимы? Нашим пациенткам, у которых бывает мало обострений, в год бывает 1 обострение, 2 обострения. Если же 6 и более обострений в год, то такой режим ничего не дает. При таких ярких обострениях можно обострение резко укоротить, если в течение суток выпить одномоментно 4, по 4 таблетки 2 раза в день препарат, то прямо можно даже и это обострение в каждом четвертом случае оно будет очень быстро купироваться в течение нескольких даже часов. Если наша пациентка, как я вам сказала, страдает частыми обострениями, 6 и более обострений в год, это тяжелая форма герпеса, мы даем фамцикловир по 250 миллиграмм 2 раза в день. И как долго? До 12 месяцев. После этого надо сделать перерыв и посмотреть, какой режим обострений у пациентки будет. И вы скажете: «Что же это за препарат, который 12 месяцев мы должны давать нашим пациентам? Что же будет у них с печенью, с почками и так далее?» Ничего не будет. Потому что в течение 12 месяцев, на самом деле, обострение, может быть, препарат работает, может быть 20 дней, потому что он понимает, что произошла сборка вируса, появилась тимидинкиназа, в течение нескольких часов репродукция блокируется вируса, и опять препарат просто как по подозрению находится в организме, не оказывая никакого патологического воздействия на неинфицированные органы и системы.
Итак, эффективность фамцикловира высокая, 90%, и поэтому нам думается, что нет смысла изменять те режимы использования препаратов, которые на сегодняшний день предлагают Международные рекомендации, в частности, Европейские. Еще раз подчеркну, создателем этих рекомендаций являются наши отечественные профессора, в частности, дерматовенерологи. И вот такой красивый слайд. Вот так Сальвадор Дали представлял себе генитальный герпес. А на самом деле он совсем имеет другое обличие. Но фантазия, возможно, важнее знаний, говорил Эйнштейн. И, может быть, на этой основе мы создадим новые препараты. Благодарю за внимание.
Профилактика генитального герпеса
Содержимое
- 1 Профилактика генитального герпеса
- 1.1 Что такое генитальный герпес?
- 1.2 Как передается генитальный герпес?
- 1.3 Какие симптомы даёт генитальный герпес?
- 1.4 Как можно защититься от генитального герпеса?
- 1.5 Как правильно продолжать половую жизнь, если есть генитальный герпес?
- 1.6 Какие особенности профилактики генитального герпеса у женщин?
- 1.7 Какие особенности профилактики генитального герпеса у мужчин?
- 1.8 Диагностика генитального герпеса: когда обязательно нужно обратиться к врачу?
- 1.9 Как проходит лечение генитального герпеса?
- 1.10 Какие общие рекомендации существуют для предотвращения заболевания генитальным герпесом?
- 1.11 Генитальный герпес у беременных: какие риски, какие предосторожности?
- 1.12 Видео по теме:
Профилактика генитального герпеса – это комплекс мер, направленных на снижение риска заболевания, включающий правильную гигиену, использование барьерных противозачаточных средств, избегание контакта с зараженными партнерами и укрепление иммунитета. Узнайте подробнее о способах профилактики генитального герпеса на нашем сайте.
Генитальный герпес – это вирусное заболевание, которое вызывает болезненные высыпания на коже половых органов. Он передается половым путем и может стать причиной серьезных заболеваний, таких как мочеполовые инфекции, проблемы беременности и даже рак. Хотя лечение симптомов генитального герпеса возможно, лучшая стратегия – это профилактика.
В этой статье мы рассмотрим несколько советов и рекомендаций по профилактике генитального герпеса. Некоторые из них могут показаться очевидными, но именно они могут помочь предотвратить передачу вируса и защитить вас и вашего партнера.
Напоминаем, что эта статья не является медицинским советом и не заменяет консультации специалиста. Если у вас есть вопросы о генитальном герпесе или какие-либо сомнения, обратитесь к врачу.
Что такое генитальный герпес?
Герпес — это вирусное заболевание, вызванное вирусом герпеса simplex. Этот вирус может поражать губы, нос и гениталии.
Генитальный герпес — это инфекционное заболевание, передающееся половым путем и вызываемое вирусом герпеса типа 2. Он проявляется симптомами на половых органах, которые могут быть болезненными язвами или пузырьками. Помимо этого, генитальный герпес может вызывать дискомфорт, жжение и зуд в области половых органов.
Герпес — это хроническое заболевание, которое может лечиться, но вирус остается в организме и может вызывать рецидивы в будущем. Генитальный герпес по-прежнему является одним из наиболее распространенных заболеваний, передающихся половым путем во всем мире. Заражение герпесом может происходить даже при использовании презервативов, поэтому важно принимать меры предосторожности и проводить регулярные обследования у врача.
Как передается генитальный герпес?
Генитальный герпес передается через контакт с кожей и слизистыми оболочками инфицированной области, как правило, при половых контактах с инфицированным партнером или при контакте с инфицированным инструментом для бритья, подтяжек или других предметов, которые касаются инфицированной области.
Также возможно передача герпеса от матери к ребенку во время процесса родов, что может привести к серьезным заболеваниям новорожденных.
Менее распространенный вариант передачи — через гарниры в общественных бассейнах и саунах. Это связано с тем, что инфицированный вирус плохо выживает вне тела и быстро погибает при контакте с водой или другими поверхностями.
Генитальный герпес не передается через поцелуи, разделение пищи, общественные туалеты или другие бытовые предметы.
Какие симптомы даёт генитальный герпес?
Генитальный герпес проявляется неприятными симптомами, которые могут повлиять на качество жизни человека. Первые симптомы появляются обычно через несколько дней после заражения, но могут проходить и незаметно.
Опухоли и высыпания с характерным пузырьковым состоянием исходят из области половых органов и промежности. Этот признак является наиболее ярким и заметным, хотя не у всех могут быть опухоли и пузырьки.
Отек и зуд также могут появляться в месте высыпаний, не сильные в начале, но могут усиливаться с течением времени и вызывать дискомфорт и неприятные ощущения.
Общие симптомы выражаются в повышении температуры, головной боли, общей слабости, снижении аппетита. Однако, эти симптомы появляются не у всех зараженных, и могут быть проявлением других заболеваний, поэтому не всегда связывают их с проявлением герпеса.
Периодические обострения могут наблюдаться у людей через неделю, месяц или год после первой заразы. У обострения симптомы могут быть проявлены более ярко, а период обострений все сильнее и длиннее, что может мешать жизнедеятельности и повышать разрушительный влияние на психологическое состояние зараженного.
Как можно защититься от генитального герпеса?
Используйте презервативы. Они могут помочь снизить риск заражения генитальным герпесом. Однако, они не могут гарантировать защиту на 100%, так как инфекция может передаваться через кожу, которую не покрывает презерватив.
Избегайте сексуальных контактов с инфицированным человеком. Лучший способ защиты от генитального герпеса — это избегать сексуального контакта с человеком, который заражен вирусом. Если у вас есть новый партнер, поговорите о том, был ли у него генитальный герпес, прежде чем заняться сексом.
Избегайте орального секса. Генитальный герпес может передаваться даже во время орального секса, так как вирус может находиться на губах и языке. Также существует риск заражения вирусом герпеса глаз, если инфицированная кожа попадает на глаза.
Будьте осторожны при контакте с лезвиями бритвы и другими личными принадлежностями. Герпес может передаваться через предметы личной гигиены, такие как бритвы и полотенца. Не делитесь ими с другими людьми, особенно если вы знаете, что они заражены герпесом.
Следите за своим здоровьем и иммунитетом. Хорошее здоровье и иммунная система помогают бороться с генитальным герпесом и предотвращать его течение. Старайтесь вести здоровый образ жизни, получайте достаточно сна и питайтесь правильно. Также для поддержания иммунитета можно принимать витамины и минералы.
Если у вас есть генитальный герпес, следуйте мерам профилактики. Если у вас уже есть генитальный герпес, следуйте мерам профилактики, чтобы предотвратить передачу вируса другим людям. Избегайте сексуальных контактов, когда у вас есть ожоги и язвы, и использование презервативов поможет снизить риск передачи вируса. Кроме того, избегайте касания или царапания пораженных областей, которые могут распространять вирус на другие части тела или других людей.
Как правильно продолжать половую жизнь, если есть генитальный герпес?
1. Обязательно сообщите своему партнёру. Это крайне важно, так как генитальный герпес передаётся по половому пути. Возможно, ваш партнёр уже перенёс эту инфекцию, но иначе у него риск заболеть герпесом высок.
2. Используйте презервативы. Хотя они не могут гарантировать защиту на 100%, но сокращают риск передачи инфекции.
3. Избегайте полового контакта во время обострения. Тогда риск передачи генитального герпеса наибольший. Поэтому лучше временно отказаться от сексуальной активности в этот период.
4. Принимайте профилактические препараты. Если у вас частые обострения генитального герпеса, обсудите с врачом возможность принимать лекарства, которые снижают частоту и силу обострений.
5. Следуйте здоровому образу жизни. Укрепляйте иммунитет, ведите здоровый образ жизни и избегайте стрессовых ситуаций. Это также может снизить риск обострений генитального герпеса.
Некоторые люди, переболевшие генитальным герпесом, могут длительное время быть в фазе ремиссии. Это означает, что инфекция находится в неактивной стадии и не передаётся. В этом периоде можно вести обычную половую жизнь, но всё же необходимо соблюдать предосторожность.
Какие особенности профилактики генитального герпеса у женщин?
Полная гигиена. Ежедневное мытье интимных зон помогает избежать потенциальных инфекций, в том числе и генитального герпеса. Не следует злоупотреблять мылом или другими агрессивными средствами гигиены, так как это может нарушить естественный баланс микрофлоры и повредить чувствительную кожу влагалища. Избегайте автозагаров и парилок, так как повышенная температура и влажность предоставляют более благоприятные условия для развития инфекции.
Использование презервативов. Правильное использование презервативов при каждом половом акте помогает существенно уменьшить риск передачи генитального герпеса, особенно при использовании специальных презервативов с дополнительной защитой от инфекций.
Избегайте контакта с больными. Если у вас есть контакт с пациентами, страдающими герпесом, вы должны быть особенно осторожны, чтобы не заразиться инфекцией. Избегайте близкого контакта, особенно при образовании пузырей или раздражениях на коже. Мытье рук и использование защитных перчаток могут помочь предотвратить передачу инфекции.
Следите за своим здоровьем. Укрепление иммунной системы путем здорового образа жизни и правильного питания может помочь уменьшить риск развития герпеса. Ежегодные медицинские обследования и регулярные визиты к врачу помогут быстро диагностировать проблемы и начать лечение, если это необходимо.
Какие особенности профилактики генитального герпеса у мужчин?
Использование презервативов
Одной из самых эффективных методов профилактики генитального герпеса является использование презервативов во время полового акта. Презервативы создают барьер между кожей и слизистой оболочкой половых органов, что существенно снижает риск передачи инфекции от одного партнера к другому.
Ограничение сексуальных контактов
Меньшее количество сексуальных партнеров также уменьшает вероятность заражения генитальным герпесом. Ограничение количества партнеров и моногамия могут значительно снизить риск передачи инфекции.
Соблюдение гигиены
Правильная гигиена половых органов также может снизить вероятность заражения генитальным герпесом. Регулярное мытье половых органов перед и после полового акта, использование мягких моющих средств и изменение белья и полотенец снизят риск заражения.
Профилактические препараты
Существуют препараты, которые помогают в профилактике генитального герпеса, такие как противовирусные мази и таблетки. Эти препараты снижают вероятность рецидивов и существенно снижают вероятность передачи инфекции.
Обратиться к врачу
Если у мужчины есть ознакомительные симптомы генитального герпеса, обязательно стоит обратиться к врачу-венерологу. Раннее выявление инфекции поможет в более эффективном лечении и профилактике рецидивов.
Диагностика генитального герпеса: когда обязательно нужно обратиться к врачу?
Генитальный герпес является распространенным заболеванием, вызванным вирусом герпеса. Однако, не всякий раз, когда появляются симптомы, необходимо обратиться к врачу. Так, например, если были заболевания герпесом раньше, и были выписаны эффективные лекарства, можно обойтись без визита к специалисту.
Но если впервые появились симптомы, следует обратиться к врачу. Это могут быть множественные болезненные язвы на гениталиях и окружающих областях, прогрессирующий зуд, краснота, воспаление и другие необычные признаки, которые не проходят дольше трех дней.
Если у вас есть симптомы, подобные генитальному герпесу, важно как можно скорее обратиться к профессионалам, чтобы они могли сделать точный диагноз и назначить эффективное лечение. Для диагностики генитального герпеса можно провести тестирование крови, мазки из зоны поражения и другие соответствующие исследования.
Не откладывайте визит к врачу, чтобы предотвратить распространение заболевания и получить лечение наиболее эффективным способом.
Как проходит лечение генитального герпеса?
Лечение генитального герпеса проводится с помощью общемедицинских препаратов, противовирусных средств и применением антисептических мазей. Однако, нельзя полностью избавиться от вируса герпеса, поэтому лечение направлено на преодоление симптомов и подавление активности вируса.
Общемедицинские препараты:
Принимаемые внутрь лекарства могут помочь контролировать и снижать воспаление и болезненность. В тяжелых случаях лечение проводится в больнице и может включать в себя инъекции, внутривенное введение препаратов, гормональные препараты.
Противовирусные средства:
Противовирусные средства позволяют более эффективно контролировать симптомы генитального герпеса, ускоряют заживление и уменьшают продолжительность обострения заболевания. Они могут приниматься в виде таблеток, мазей или кремов.
Антисептические мази и кремы:
Поскольку генитальный герпес характеризуется обильной выделением жидкости, применяются специальные антисептические мази и кремы для облегчения симптомов. Они также предотвращают инфекцию у родственников и партнеров, которые могут контактировать с инфицированным местом.
Профилактика:
Как и в случае с другими инфекционными заболеваниями, самым надежным методом профилактики генитального герпеса является потенциальная абстиненция от сексуальной активности и моногамные отношения. Однако, если у вас есть новый сексуальный партнер, лучше использовать презерватив до тех пор, пока вы не узнали о его Герпес статусе. Также следует избегать контактов при обострении заболевания, регулярно уходить за генитальной зоной и укреплять иммунитет, чтобы предотвратить рецидивы.
Какие общие рекомендации существуют для предотвращения заболевания генитальным герпесом?
Профилактика генитального герпеса основывается на нескольких общих рекомендациях. Вот некоторые из них:
- Избегать сексуальных контактов — безопасный секс является одним из основных способов предотвращения генитального герпеса. Избегайте секса со случайными партнерами и используйте презервативы для защиты от заражения.
- Избегайте контакта с зараженными держащимися в ремиссии — у людей, страдающих генитальным герпесом, инфекция может переходить в ремиссионное состояние, когда признаков заболевания нет. Однако даже в этом случае риск заражения все еще существует, поэтому важно избегать контакта со страждущими в ремиссии.
- Соблюдайте гигиену — хорошая гигиена является ключом к снижению риска заражения генитальным герпесом. Регулярно мыться, избегать разделяемых мыла, полотенец или туалетных принадлежностей с другими людьми.
- Следуйте здоровому образу жизни — сохранение здорового образа жизни, такого как здоровое питание и регулярное упражнение, может помочь укрепить иммунную систему и снизить риск заражения генитальным герпесом.
Соблюдение этих общих рекомендаций может помочь снизить риск заражения генитальным герпесом и защитить себя и своего партнера от этого заболевания.
Генитальный герпес у беременных: какие риски, какие предосторожности?
Генитальный герпес во время беременности может повлечь за собой опасности как для матери, так и для ребенка.
Риск передачи инфекции от матери к ребенку высок в случае, если первый раз обнаружен генитальный герпес во время беременности, либо если беременность проходит в период обострения инфекции. В этом случае можно говорить о вероятности передачи заболевания на 30-50%.
Предосторожности:
- Важно пройти тест на герпес до зачатия, чтобы убедиться, что в инфекционной проблеме нет причины поводов для беспокойства.
- Беременной рекомендуется немедленно обратиться к врачу, если возникают признаки генитального герпеса: зуд, покраснения, высыпания.
- Проверьте уровень антител к герпесу в своем организме.
- Безопаснее всего родить путем кесарева сечения. В родовом канале у матери могут быть активные элементы генитального герпеса, которые могут поранить кожу ребенка.
Общая рекомендация в период беременности:
- Соблюдать особую гигиену.
- Избегать тесного контакта с зараженными людьми.
- Не делиться личными вещами, чтобы избежать передачи инфекции.
- Вести здоровый образ жизни: питаться правильно, делать упражнения, вести активную жизнь.
Заключение. Генитальный герпес может оказаться серьезным, особенно во время беременности. Поэтому очень важно подходить к вопросу профилактики и защиты от этой инфекции максимально ответственно и внимательно.
Видео по теме:
Генитальный герпес можно определить как вирусную инфекцию, которая передается половым путем и может быть вызвана в результате полового взаимодействия с инфицированным человеком. Однажды возникнув у человека, вирус может проявлять свою инфекционную природу несколько раз в течение жизни одного носителя.
Заболевание может быть симптоматическим, или же бессимптомным. Оно вызывает покраснение, отек, зуд и боль в области гениталий.
Обзор:
Генитальный герпес вызывает группа вирусов под названием Herpes Simplex, принадлежащих к семейству двухцепочечных ДНК-вирусов, которые называются Herpesvirales. Эти вирусы делятся на два основных типа:
- Простой герпес типа 1 (ВПГ-1): этот тип в основном вызывает оральный герпес. Тем не менее, он также может привести к генитальному герпесу. В случае возникновения орального герпеса передача осуществляется в основном орально-оральным или орально-генитальным путем. В обоих случаях инфекция приводит к отеку, боли и покраснению в пораженной области тела. В некоторых случаях оральные язвы типа 1 могут привести к генитальному герпесу у другого партнера, передаваясь оральным путем.
- Простой герпес типа 2 (ВПГ-2): Половые инфекции в основном вызваны ВПГ-2. Он распространяется через физический контакт и прикосновения. ВПГ-2 может быть как симптоматическим, так и бессимптомным. Это очень заразная форма вируса и может передаваться, даже если у хозяина не проявляются никакие симптомы — отеки, покраснения и волдыри. К другим распространенным симптомам относятся зуд, сыпь, язвы и болезненность в инфицированной области.
Эпидемиология
Генитальный герпес до сих пор является одним из наиболее часто распространяемых заболеваний, передающихся половым путем (ИППП). В то время как ВПГ-2 является причиной подавляющего большинства случаев, были обнаружены необычные случаи вируса простого герпеса типа 1 (ВПГ-1), количество которых возрастает. Как ВПГ-1, так и ВПГ-2 в основном передаются через прямой контакт с открытыми язвами.
С 2005 по 2010 год у 16% пациентов в возрасте от 14 до 49 лет был обнаружен серопозитивный ВПГ-2. Антитела к ВПГ-2 часто присутствуют в период полового созревания, и их существование обычно соответствует уровню сексуальной активности человека. Инфекция была зафиксирована у большего количества женщин, чем у мужчин, и, как и ожидалось, частота увеличивается с количеством сексуальных партнеров.
Неиспаноязычные афроамериканцы имели более высокие показатели инфицирования, чем неиспаноязычные белые. Примерно от 85 до 90 процентов заболеваний остаются незамеченными и не лечатся.
ВПГ остается одной из наиболее распространенных причин генитальных язв в Соединенных Штатах, и ежегодно во всем мире фиксируется более 23 миллионов новых случаев.
Причины распространения генитального герпеса
- Генитальный герпес вызывает вирус простого герпеса типа 1 и 2, и оно может проявляться как первичное или рецидивирующее заболевание.
- Генитальный герпес является вирусным заболеванием и для его передачи от одного человека к другому необходим физической контакт. Тем не менее, он также может передаваться через слюну, слизистые и генитальные выделения. Это происходит из-за частого выделения вируса, которое происходит как в активных, так и в неактивных случаях.
- В случае инфицирования беременной женщины вирус может передаваться ребенку во время процедуры родов. Это приводит к состоянию, называемому неонатальным герпесом.
- Для человека, несущего вирус ВПГ и не имеющего симптомов, шансы передачи заболевания, как правило, низки, но это все еще возможно.
- В случаях контакта с зараженной областью, на которой видны симптомы, существует высокая вероятность передачи заболевания.
- Использование презервативов во время полового акта может помочь существенно снизить вероятность приобретения заболевания. Тем не менее, болезнь будет распространяться, если область гениталий, которая не закрыта презервативом, имеет вирус.
- Герпес также может передаваться от одного человека к другому без какого-либо сексуального контакта. В случае возникновения вспышки герпеса в определенной области, болезнь будет распространяться просто при контакте кожа-к-коже.
- Существуют минимальные шансы на передачу заболевания при использовании туалетных принадлежностей инфицированного человека, его постельного белья или при плавании в одной и той же воде в бассейне.
Патофизиология
ВПГ-2 в преимущественно распространяется через сексуальный контакт, что объясняет его распространенность, начиная с подросткового возраста. ВПГ может оставаться заразным только на влажных поверхностях в течение нескольких дней из-за его ограниченной стабильности вне тела. Таким образом способы передачи, помимо полового акта, часто минимальны. У беременных женщин как первичные, так и рецидивирующие инфекции ВПГ могут привести к внутриутробной передаче и врожденной инфекции ВПГ.
Вирус преимущественно поражает кожу и слизистые оболочки, заражая эпителиальные клетки и в конечном итоге размножаясь внутриклеточным образом в этом месте. Затем вирус в латентном состоянии находится в периаксональной оболочке сенсорных нейронов тройничного, шейного, пояснично-крестцового или вегетативного ганглия после первоначального воздействия, и симптомы сокращаются в среднем через 10-14 дней.
В этих областях репликация вируса часто ограничивается иммунной системой пациента и остается в состоянии покоя до более позднего возраста, когда он становится реактивным. Когда вирус реактивируется, он проходит через сенсорные нервы, пока не достигнет слизисто-кожных участков, где происходит репликация, что приводит к везикулярным кластерам в дерматологическом месте этого сенсорного нейрона.
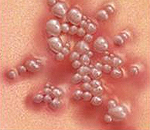
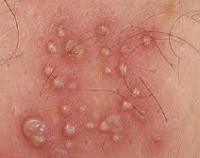
Симптомы генитального герпеса
Герпес может проявлять или же не проявлять симптомы, а также может быть неактивным в течение длительного периода времени, при этом не вызывая никаких клинических заболеваний. Его симптомы могут варьироваться в зависимости от первого заболевания инфекцией или последующей и рецидивирующей инфекции.
Симптоматическое и клиническое состояние болезни при первичном заражении называют вспышкой. Как только вирус попадает в организм, обычно требуется от 2-3 дней до двух недель до первой вспышки. Продолжительность вспышки может длиться приблизительно от двух недель до месяца
Характерные признаки включают макулярные или папулезные поражения кожи и слизистой оболочки, которые переходят в везикулы и пустулы и могут сохраняться до трех недель. Генитальные поражения могут быть очень серьезными, вызывая увеличение вульвы, ощущение жжения, а так же дизурию у женщин.
Какая область поражения герпеса?
Преимущественно генитальный герпес находится в области гениталий тела. Обычно пораженными участками у женщин являются шейка матки, влагалище и вульва. У мужчин болезненные симптомы расположены на анусе и вокруг него, на мошонке, на пенисе около него. Основание пениса и кончик также могут быть серьезно поражены.
Первая вспышка обычно более тяжелая и продолжительная, так как еще не был выработан предыдущий иммунитет. В случае последующих инфекций тяжесть симптомов со временем снижается, и в конечном итоге возникает менее тяжелая инфекция с более короткой продолжительностью и, в конечном счете, наступает быстрое выздоровление. У некоторых пациентов до первой вспышки возникают предостерегающие симптомы, такие как покалывание и зуд в области половых органов, которые в течение нескольких часов сопровождаются сильной болью, которая распространяется в области таза, бедер и ног. Далее начинается появление волдырей и покраснения.
Местные симптомы:
- Покраснение: область становится отчетливо красной на вид.
- Отек: генитальная железа впоследствии набухает, что приводит к другим осложнениям, таким как затрудненное мочеиспускание и дискомфорт при сидении.
- Зуд: появляется сильный зуд вокруг волдырей и беспокойство во время ходьбы.
- Волдыри и язвы: это более отчетливые симптомы генитального герпеса. Образование белых волдырей и струпьев. Эти волдыри могут также содержать жидкость и возникать в основном в виде небольших групп. Они могут начать появляться через несколько дней после передачи вируса. Волдыри вызывают дальнейшие осложнения, такие как сильный зуд и отек в области вокруг волдыря.
- Болезненность: из-за отеков и волдырей кожа становится очень нежной и болезненной на ощупь.
- Жжение и покалывания: Жжение в уретре во время мочеиспускания возникает как у мужчин, так и у женщин.
Системные симптомы соответствуют любой вирусной инфекции и могут вызывать лихорадку, озноб, головные боли, боли в теле, потерю аппетита, боль и отек лимфатических узлов и т.д.
Генитальный герпес у женщин
У женщин чаще, чем у мужчины, развиваются вирусные заболевания. Отмечается, что распространение от мужчин к женщинам встречается чаще, чем распространение от женщин к мужчинам.
У женщин генитальный герпес часто вызывает волдыри на вульве и вокруг входа во влагалище, вследствие которых развивается язва. В большинстве случаев инфекция распространяется на шейку матки, что приводит к цервициту.
Генитальный герпес у младенцев
Если у мать впервые заболела на генитальный герпес в течение последних 6 недель беременности, новорожденный ребенок подвержен риску заражения герпесом. Если у матери были вагинальные роды, есть вероятность, что она передала вирус своему ребенку. Если у матери уже был генитальный герпес, риск существенно снижается.
Диагностика генитального герпеса
Генитальный герпес, вызванный ВПГ-2, можно обнаружить следующими методами:
- Серологический тест: Серологический сывороточный тест на антитела, образующиеся в ответ на вирус герпеса, используется для обнаружения присутствия вируса в организме. Этот тест нацелен на определение присутствия гликопротеина G в сыворотке крови. Точность составляет около 80-90% и, таким образом, может быть использована в качестве надежного метода тестирования.
- Посев на культуру: Культуру берут из волдырей и поражений, затем проверяют на рост вируса. Этот тест может дополнительно дифференцировать как ВПГ-1, так и ВПГ-2 с использованием метода окрашивания. Тем не менее, тест культуры не совсем точен в случае бессимптомного пациента или пациента, чьи волдыри зажили.
- ПЦР-тестирование: Полимеразная цепная реакция вместе с вирусными культурами являются более точными и надежными методами тестирования, используемыми для диагностики герпеса.
Данные симптомы могут имитировать острую инфекцию мочевыводящих путей, следует рассмотреть анализ мочи и посев.
Когда сдавать анализы на генитальный герпес?
Герпес – это заболевание с множественными явными признаками и симптомами. Появление покраснения, волдырей и отеков являются общими признаками генитального герпеса. Однако другие ЗППП, такие как сифилис, имеют такой же клинический вид и патологию. Поэтому лучше пройти физический осмотр у врача перед назначенным сопутствующим тестированием.
Лечение генитального герпеса
Лечение генитального герпеса фокусируется на предотвращении передачи и уменьшении выделения вируса с помощью противовирусных препаратов и консультирования по рискам передачи половым путем.
Генитальный герпес требует как медицинских вмешательств, так и изменения образа жизни и гигиенических привычек.
Лекарства, которые следует принимать при инфекции ВПГ-2
Впрочем, нет никакого лечения этого состояния, однако, поскольку генитальный герпес является вирусным заболеванием, врач, скорее всего, назначит противовирусные препараты. Лекарства не полностью излечивают такие симптомы, как волдыри и язвы и т. д. Тем не менее, начало противовирусной терапии на ранней стадии вспышки может существенно уменьшить тяжесть симптомов, что делает ее более управляемой.
Эти препараты преимущественно поглощаются инфицированными вирусом клетками и предотвращают размножение вируса. Все пациенты должны лечиться, чтобы избежать длительной продолжительности симптомов, в идеале сразу после появления первого новообразования. Среди этих противовирусных препаратов:
- Ацикловир (200мг, 400мг)
Ацикловир доступен в формах для местного, перорального и внутривенного введения. Пероральный препарат имеет ограниченную биодоступность, которая была усилена добавлением валацикловира (см. ниже). К преимуществам ацикловира относится минимальный набор побочных эффектов, что позволяет переносить его в течение длительных периодов времени. Супрессивная терапия ацикловиром может предотвратить или отсрочить до 80% рецидивов, снижая вирусовыделение более чем на 90%.
При введении в высоких дозах сообщалось о негативных эффектах, включая повреждение почек и нейтропению. Резистентность была зарегистрирована у людей с ослабленным иммунитетом и иммунокомпетентных людей, которые получают ацикловир в качестве супрессивного лечения генитального герпеса.
- Фамцикловир (250мг)
- Валацикловир (500мг, 1г)
Курс лечения далее классифицируется на три типа, и врач решит, какой курс лучше всего подходит для какого пациента. К ним относятся:
- Начальный курс: При первом появлении симптомов врач назначит противовирусные препараты курсом 7-10 дней. Если вспышка тяжелая, курс может быть продлен до 10-15 дней. После того, как курс препарата будет завершен, врач осмотрит еще раз и в конечном итоге прекратит терапию препаратом, если состояние спадает.
- Курс профилактики периодических вспышек: это прерывистый курс для предотвращения повторных вспышек. Последующие вспышки очень распространены при вирусной инфекции герпеса. Обычно врач назначает набор противовирусных препаратов на курс 7-10 дней. Пациенту рекомендуется начинать терапию, когда у него наблюдается покраснение, отек или образование волдырей и т. Д.
- Курс подавления повторяющихся вспышек: некоторые люди имеют тенденцию к развитию новой вспышки чаще, чем другие. Это сильно вредит образу жизни человека. В таких случаях, если количество вспышек превышает 5 – 7, то врач назначает комплекс профилактической противовирусной терапии. Целью этого курса является предотвращение любых дальнейших вспышек. Эта терапия особенно подходит для пациентов с ослабленным иммунитетом, таких как ВИЧ-положительные, больные раком, пациенты с трансплантацией, которые принимают иммунодефицитные препараты и т. д.
Безрецептурные лекарства от генитального герпеса
Существует только одно одобренное Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов безрецептурное противовирусное средство (Докозанол). Его можно получить в аптеке после разговора с фармацевтом о состоянии и заболевании.
- Доконазол (Abreva): Это противовирусный крем для местного применения, который наносится на зараженную область каждые четыре часа. Его следует наносить только строго на зараженный участок кожи.
- Местные мази и кремы: существует ряд вариантов местных препаратов для облегчения боли, зуда и отека. Рекомендуется проконсультироваться с дежурным фармацевтом для подбора оптимальных вариантов.
- Безрецептурные болеутоляющие средства: лечение боли во время тяжелой вспышки имеет важное значение. Лихорадка, боли в теле и боль в области волдырей сопутствуют вспыхнувшей герпетической инфекцией. Пероральные НПВП, такие как ацетаминофен (Тайленол), Ибупрофен, Парацетамол и т. д., Все являются легкодоступными обезболивающими препаратами.
Прививки
Вакцины против ВПГ исследуются, чтобы потенциально уменьшить интенсивность симптомов и ускорить очевидное заживление поражений. Кроме того, снижение вирусовыделения может уменьшить тяжесть, как в случае с вакцинацией против ветряной оспы. В настоящее время вакцинация против ВПГ недоступна.
Дифференциальная диагностика
- Инфекционные заболевания половых органов
- Сифилис
- Венерическая язва
- Лимфогранулема венерическая
- Гранулема паховая
- Неинфекционные генитальные язвенные состояния
- Болезнь Крона
- Синдром Бехчета
- Установленная сыпь
- Псориаз
- Сексуальная травма
Инфекция ВПГ-2 в половых путях связана с повышенным риском ВИЧ-инфекции. Поэтому имейте в виду, что тестирование на ВИЧ-инфекцию может изменить терапию ВПГ-2.
Генитальный герпес или бородавки
Поскольку они оба присутствуют во влагалищной области, генитальные бородавки и герпес может быть трудно дифференцировать. Однако остроконечные кондиломы представляют собой небольшие, телесного цвета комочки, тогда как герпетические язвы напоминают волдыри или открытые раны.
При контакте кожа-к-коже могут распространяться как генитальные бородавки, так и генитальный герпес. Когда генитальные бородавки или герпес опухают или раздражаются, различить их может быть очень трудно.
Основные вирусы — это то, что отличает генитальные бородавки от герпеса. Генитальные бородавки — это общее слово для обозначения инфекции вируса папилломы человека (ВПЧ), в то время как герпес является общим термином для инфекции вируса простого герпеса (ВПГ).
Прогнозирование
Хотя нет никакого лечения ВПГ-2, раннее выявление симптомов и быстрое начало приема лекарств может привести к раннему ингибированию репликации вируса. Воздержание во время известного выделения вируса может снизить вероятность передачи серонегативного партнера. Герпесвирусы как группа вызывают тяжелую неврологическую заболеваемость, и, к сожалению, ВПГ-2 остается у серопозитивного человека на всю жизнь.
Профилактика генитального герпеса
Жизнь с частыми вспышками или даже первой вспышкой генитального герпеса может нанести ущерб образу жизни и психическому здоровью пациента. Несколько домашних средств и модификаций образа жизни необходимы для абсолютного лечения и управления болезнью.
- Когда у одного из партнеров часто возникают вспышки, важно, чтобы другой партнер также был протестирован на вирус ВПГ-2. Выделение вируса у одного из партнеров может привести к тому, что другой легко подхватит его. Профилактическое лечение становится необходимым в таких случаях.
- Избегайте зуда и царапин: волдыри и повреждения, образующиеся при этом заболевании, чрезвычайно зудят, и пациенты часто жалуются на непреднамеренный зуд волдырей, особенно в ночное время. Важно, чтобы местные кремы и успокаивающие мази наносились в эти часы, чтобы избежать царапин. Жидкость, выделяющаяся из одного сильно поцарапанного волдыря, будет образовывать скопления других волдырей, где бы она ни касалась кожи.
- Держите область чистой и сухой: одним из чрезвычайно болезненных осложнений с герпетическими поражениями является покалывание и жжение, при контакте с водой, мочой или потом. Рекомендуется очистить область водой и вытереть насухо чистыми салфетками.
- Следите за герпесом: ошибочно предполагается, что герпес не передает вирус герпеса. Несмотря на то, что это часто верно, если у одного из партнеров герпес, то лучше избегать любой сексуальной активности, особенно орального типа.
Осложнения
Вирусные заболевания, как правило, снижают иммунный ответ организма, что делает его более восприимчивым к другим инфекциям и осложнениям. Следующие осложнения, вероятно, возникнут при инфекции ВПГ-2.
- ВИЧ и другие ЗППП: Снижение иммунитета наряду с генитальными волдырями может увеличить риск заражения другими заболеваниями, передаваемыми половым путем, такими как ВИЧ-СПИД и т. д.
- Затрудненное мочеиспускание и инфекции мочевыводящих путей: отек и волдыри вызывают огромное затруднение в мочеиспускании. Это может привести к тяжелой инфекции мочевого пузыря и мочевыводящих путей, что может потребовать медицинского вмешательства и антибиотиков.
- Неонатальный герпес: инфицированные матери могут передать вирус новорожденному во время процесса родов, называемый неонатальным герпесом. Это один из наиболее тяжелых и быстродействующих типов и может привести к слепоте, психическим расстройствам или даже смертности среди новорожденных.
- Инфекция головного и спинного мозга: вирусный и невирусный менингит являются одними из менее частых осложнений простого герпеса. Менингит поражает 36% женщин и 13% мужчин, в результате чего часть инфицированных людей госпитализируют. Как отмечалось ранее, во время продрома генитального герпеса и герпетического высыпания инфицированные люди могут иметь более системные симптомы, такие как головные боли, жесткость шеи и субфебрильную лихорадку. Такие симптомы должны стать поводом для экстренной люмбальной пункции и исследования ликвора, которое часто выявляет лимфоцитарный плеоцитоз. В то время как спинномозговая жидкость может быть отправлена на вирусную культуру, ПЦР является предпочтительным методом диагностики.
- Острый некроз сетчатки характеризуется односторонним или двусторонним покраснением глаз, периорбитальным дискомфортом и снижением остроты зрения. При обследовании выявляется эписклерит или склерит, а также некроз и отслойка сетчатки. Не исключено, что возникнет менингоэнцефалит ВПГ-2.
- Психологическое воздействие: герпесоподобные другие ЗППП также влияют на психическое здоровье пациента, снижают уверенность и психическую стабильность.
Часто задаваемые вопросы о генитальном герпесе
1. Является ли герпес пожизненным заболеванием?
Да, нет 100% лечения заболевания и рецидивирующие эпизоды вспышек могут произойти в любой момент, можно с уверенностью сказать, что однажды приобретенный генитальный герпес, может вернуться в любой момент.
2. Каково влияние местного применения алкоголя на вирус?
По данным Центра контроля заболеваний, этиловый спирт обладает вирулицидными (убивающими вирус) свойствами в концентрации 75-80%. Это, однако, не может быть установлено как жесткое правило, поскольку разные вирусы имеют разные липофильные свойства, которые варьируются в зависимости от окружающей среды.
3. Каково влияние соли Эпсома на волдыри герпеса?
Соли Эпсома широко используются в качестве соли для ванн как для релаксации, так и для дезинфекции. Люди, которым нравится использовать такие соли, могут погрузиться 5-10 минут в ванну с солью Эпсома и вытереться насухо после этого. Это поможет уменьшить зуд, покраснение и отек на нескольких часов.
Заключение
Генитальный герпес является одним из наиболее распространенных вирусов, передающихся половым путем, и вызванные им психологические болезни, являются серьезной, в значительной степени недооцененной медицинской проблемой. Он вызывается вирусом простого герпеса типа 2 (ВПГ-2) и, во все большем числе случаев, вирусом простого герпеса типа 1 (ВПГ-1) (ВПГ-1). Оба организма являются ДНК-вирусами с оболочками, которые восприимчивы к дезинфицирующим средствам и факторам окружающей среды.
Типичные клинические симптомы включают макулярные или папулезные поражения кожи и слизистой оболочки, которые появляются через 4-7 дней после сексуального контакта и переходят в везикулы, пустулы и язвы, которые могут сохраняться до 3 недель. Чувствительность, особенно сильный воспалительный отек вульвы у женщин, жгучие боли и дизурия являются другими распространенными симптомами. Лимфаденопатия, лихорадка и цервицит у женщин или проктит у мужчин являются одними из наиболее распространенных сопутствующих симптомов.
Генитальный герпес может проявляться атипично, особенно в женских половых путях, что делает клиническую идентификацию гораздо более сложной. При отсутствии симптомов признаки герпетического поражения шейки матки довольно распространены, хотя уретральные проявления часто связаны с трудностями мочеиспускания. Прямое обнаружение вируса используется в лаборатории для постановки диагноза острой генитальной инфекции ВПГ или бессимптомного выделения вируса.
Ацикловир является первой линией лечения гениталий герпеса и других инфекций ВПГ. Пероральное введение, с другой стороны, имеет биодоступность всего 15-30%. У иммунокомпетентных лиц инфекции кожи и слизистых оболочек, включая генитальный герпес, лечат перорально.
Тяжелые ВПГ-инфекции следует лечить внутривенным (внутривенно) ацикловиром, особенно у лиц с ослабленным иммунитетом. Доза ацикловира для лечения генитального герпеса определяется инфекционным статусом пациентки, иммунологической компетентностью, а также тем, беременна ли она или нет.
Медицинское обслуживание людей с генитальным герпесом часто неудовлетворительно. Оно может быть значительно улучшено с помощью профессионального консультирования пациентов и надлежащего применения существующих диагностических, терапевтических и профилактических стратегий. Тем не менее, современная противовирусная терапия и профилактика имеют недостатки, особенно в лечении частых рецидивов.
Генитальный герпес – вирусное поражение слизистой половых органов, характеризующееся появлением группы пузырьков, а затем эрозий и язвочек. Сопровождается местным чувством жжения, отечностью, гиперемией, увеличением паховых лимфоузлов и явлениями интоксикации. Склонен к рецидивам и впоследствии может повлечь серьезные осложнения: снижение местного и общего иммунитета, развитие бактериальных инфекций гениталий, поражение нервной системы, развитие рака шейки матки и простаты. Особенно опасен у беременных женщин, т. к. повышает вероятность самопроизвольного выкидыша, патологии и даже смерти новорожденного. Входит в группу заболеваний, передаваемым половым путем (ЗППП).
Общие сведения
Генитальный герпес – вирусное поражение слизистой половых органов, характеризующееся появлением группы пузырьков, а затем эрозий и язвочек. Сопровождается местным чувством жжения, отечностью, гиперемией, увеличением паховых лимфоузлов и явлениями интоксикации. Склонен к рецидивам и впоследствии может повлечь серьезные осложнения: снижение местного и общего иммунитета, развитие бактериальных инфекций гениталий, поражение нервной системы, развитие рака шейки матки и простаты. Особенно опасен у беременных женщин, т. к. повышает вероятность самопроизвольного выкидыша, патологии и даже смерти новорожденного. Входит в группу заболеваний, передаваемым половым путем (ЗППП).
Возбудитель генитального герпеса является разновидностью вируса простого герпеса (ВПГ). Зараженность герпетической инфекцией среди населения земного шара составляет около 90%.
Выделяют несколько типов вируса герпеса, вызывающих поражения кожи, слизистых оболочек, центральной нервной системы и других органов (вирусы простого герпеса 1 и 2 типов, цитомегаловирус, вирус ветряной оспы, вирус Эпштейна – Барр, опоясывающего лишая и др.). Вирусы простого герпеса 1 и 2 типов вызывают оральные и генитальные формы заболевания, причем ВПГ 1 типа поражает преимущественно лицо, губы, крылья носа, а ВПГ 2 типа чаще всего является причиной генитального герпеса. ВПГ, часто выявляется в содружестве с уреаплазмой и цитомегаловирусом.
Генитальный герпес имеет половой путь передачи, при различных формах половых контактов легко проникает через поврежденную кожу и эпителий слизистой оболочки. После заражения ВПГ мигрирует в нервные ганглии, сохраняясь там пожизненно. Размножение ВПГ в эпителиальных клетках кожи и слизистых оболочек приводит к их дистрофии и гибели. Инфекция характеризуется хроническим течением и проявляется циклически: периоды активности или рецидивов (2-21 день), сопровождающиеся появлением высыпаний в виде пузырьков, чередуются с периодами ремиссий, когда клинические симптомы исчезают. Нередко генитальный герпес протекает бессимптомно, но больные при этом все равно являются источником инфекции.
Генитальный герпес
Причины генитального герпеса
Первичное инфицирование ВПГ происходит обычно воздушно-капельным путем в детском возрасте (в популяции детей 6-7 летнего возраста уровень заболеваемости составляет уже 50%). Причины этого — высокая плотность населения, невысокий социально – экономический уровень жизни, несоблюдение правил гигиены.
Вторичное инфицирование происходит, как правило, в результате половых контактов. Высокий процент заболеваемости генитальным герпесом отмечается среди людей в возрасте 20-30 лет. Это связано с ранним началом половой жизни, беспорядочными сексуальными связями, частой сменой или наличием нескольких партнеров, незащищенными половыми контактами. К факторам риска заболевания генитальным герпесом венерология также относит внутренние причины:
- снижение иммунной защиты организма;
- наличие ЗППП;
- пол человека (замечено, что женщины болеют генитальным герпесом гораздо чаще мужчин);
- хирургическое прерывание беременности, использование внутриматочных спиралей.
Иммунная система человека реагирует на проникновение ВПГ выработкой специфических антител, и при нормальном уровне иммунных реакций клинических проявлений инфекции не наблюдается. Под действием ряда неблагоприятных факторов, снижающих иммунную реактивность организма, ВПГ активизируется, что проявляется высыпаниями на коже и слизистых, невралгическими болями. Эпизоды рецидивов генитального герпеса часто возникают на фоне хронического стресса, недостатка витаминов, переохлаждения, перегревания, смены климата, при простудных заболеваниях.
Пути передачи генитального герпеса
Заражение генитальным герпесом чаще всего происходит через слизистые оболочки половых органов, прямой кишки, уретры или повреждения кожного покрова при генитальных, орально – генитальных и анально – генитальных контактах.
Также передача ВПГ возможна:
- воздушно – капельным путем;
- вертикальным путем от больной матери плоду (во время родов при контакте с родовыми путями матери, трансплацентарно, восходящим путем с наружных половых органов матери через цервикальный канал в полость матки);
- при самозаражении — аутоинокуляции (больной человек сам переносит инфекцию с зараженных участков тела на незараженные – с лица на половые органы);
- бытовым путем — редко (через влажные предметы гигиены).
Обычно заражение генитальным герпесом происходит, когда инфицированный партнер даже не догадывается о заболевании, так как не имеет клинических проявлений болезни (в случае бессимптомного вирусоносительства).
Формы и проявления генитального герпеса
По клиническому течению различают первичный генитальный герпес (первый эпизод заболевания) и рецидивирующий (все последующие эпизоды заболевания).
Рецидивирующий генитальный герпес может протекать в типичной, атипичной клинических формах и форме бессимптомного вирусоносительства.
Первичный генитальный герпес
К самым ранним симптомам первичного генитального герпеса относятся отечность, покраснение, боль, жжение в зоне входных ворот инфекции. Местные проявления генитального герпеса нередко сопровождаются подъемом температуры, недомоганием, головной и мышечной болью. Спустя несколько суток появляются герпетические высыпания — мелкие пузырьки с прозрачным содержимым. Разрыв пузырьков сопровождается образованием болезненных эрозивно-язвенных элементов. При локализации язвочек на половых органах отмечается болезненное мочеиспускание. Заживление высыпаний происходит в течение двух недель.
Генитальный герпес у женщин обычно поражает наружные половые органы, область промежности и ануса, уретра, внутренние поверхности бедер. У мужчин высыпания при генитальном герпесе чаще всего локализуются на головке пениса и крайней плоти, реже – в мочеиспускательном канале, иногда сопровождаются развитием герпетического уретрита или простатита.
Рецидивирующий генитальный герпес
Развитие рецидивов генитального герпеса встречается у 50-70% пациентов, перенесших первичную инфекцию. В зависимости от частоты повторных эпизодов различают несколько форм рецидивирующего генитального герпеса:
- легкую форму (обострения не чаще 3 раз в год)
- среднетяжелую форму (обострения от 4 до 6 раз в год)
- тяжелую форму (ежемесячные обострения)
Течение рецидивирующего генитального герпеса может быть аритмичным, монотонным и стихающим.
Аритмичное течение генитального герпеса характеризуется чередованием ремиссий от 2 недель до 5 месяцев. При этом, чем длительнее периоды ремиссий, тем интенсивнее и продолжительнее рецидивы генитального герпеса, и наоборот.
При монотонном течении генитального герпеса отмечаются частые эпизоды заболевания после мало изменяющихся периодов ремиссий. К этому типу относится менструальный герпес, имеющий упорное течение и плохо поддающийся лечению.
Более благоприятное течение имеет генитальный герпес стихающего типа. Его характеризует уменьшение интенсивности рецидивов и увеличение периодов ремиссий.
Развитие рецидивов генитального герпеса происходит под влиянием различных факторов: переохлаждения, половых сношений, стрессовых ситуаций, переутомления, возникновения другой патологии (гриппа, ОРВИ).
Симптоматически рецидивы генитального герпеса протекают слабее, чем первичное заболевание, однако, их последствия могут быть значительно серьезнее.
Высыпания при генитальном герпесе сопровождаются крайней болезненностью, затрудняя пациенту движения, посещение туалета, нарушая сон. Нередко изменяется психологическое состояние человека: появляются раздражительность, боязнь новых высыпаний, опасение за здоровье близких, суицидальные мысли и т. д.
Атипичные формы генитального герпеса
Атипичные формы гениального герпеса протекают стерто, в виде хронического воспаления наружных и внутренних половых органов (вульвовагинита, кольпита, эндоцервицита, уретрита, цистита, простатита и т. д.). Диагноз генитального герпеса основывается на лабораторном подтверждении наличия герпетической инфекции. Атипичные формы течения генитального герпеса составляют более половины клинических случаев — 65%.
Для атипичной формы генитального герпеса характерны слабо выраженная отечность, участки эритемы, мелкоточечные пузырьки, стойкие жжение и зуд, обильные, не поддающиеся терапии, бели. При длительном течении генитального герпеса отмечается увеличение и болезненность паховых лимфоузлов.
По локализации герпетических высыпаний выделяют 3 стадии:
- I стадия — генитальный герпес поражает наружные половые органы;
- II стадия — генитальный герпес поражает влагалище, шейку матки, уретру;
- III стадия — генитальный герпес поражает матку, придатки, мочевой пузырь, простату.
Чем выше герпетическая инфекция проникает по мочеполовому тракту, тем серьезнее прогноз. Запущенная форма генитального герпеса может привести к состоянию иммунодефицита, а у женщин повышает риск развития бесплодия, рака шейки матки. ВПГ опасен для людей с ослабленным иммунитетом (ВИЧ-инфицированных), и перенёсших операцию по трансплантации органов.
Генитальный герпес и беременность
Во время беременности наибольшую опасность генитальный герпес представляет в случае первичной инфекции, если ранее не наблюдалось проявлений заболевания. Имеется вероятность возникновения пороков развития, если заболевание матери случилось на раннем сроке беременности, когда у плода осуществляется закладка всех органов и тканей. ВПГ может передаваться через плаценту, поражая в основном нервную ткань плода. Генитальный герпес повышает угрозу самопроизвольного выкидыша, преждевременных родов, уродств плода и его гибели.
Беременные с атипичными формами генитального герпеса в последние 6 недель беременности дважды обследуются на ВПГ. При обнаружении вируса герпеса в плановом порядке производится операция кесарева сечения для исключения возможного инфицирования плода при прохождении через родовые пути.
Оптимальным вариантом является обследование на ВПГ женщин на этапе подготовки к беременности, а также во время ведения беременности в течение каждого триместра.
Генитальный герпес у новорожденных
Чаще всего заражение плода происходит в первые 4-6 часов родов после разрыва плодных оболочек, либо во время прохождения плода по родовым путям инфицированной матери. Обычно ВПГ у новорожденных поражаются глаза, слизистая рта, кожа, дыхательные пути. После первичного инфицирования новорожденного ВПГ распространяется в организме гематогенным или контактным путем. Вероятность заражения новорожденных повышается при инфицировании матери генитальным герпесом в последнем триместре беременности.
При локализованной форме герпетической инфекции у новорожденных могут появляться покраснение, везикулы, кровоизлияния кожи и слизистой рта, развиваться менингоэнцефалит, кератоконъюнктивит и хориоретинит (воспаление сосудов и сетчатки глаза), помутнение хрусталика. Дети, инфицированные генитальным герпесом, нередко страдают стойкими неврологическими расстройствами.
Генитальный герпес может вызывать развитие генерализованной инфекции новорожденных. Признаки генерализованной герпетической инфекции проявляются через 1-2 недели после рождения ребенка. К локальным симптомам присоединяются отказ от еды, рвота, лихорадка, желтуха, дыхательные расстройства, кровотечения, шок. Смерть ребенка может наступить от острой кровопотери и сосудистой недостаточности.
Диагностика генитального герпеса
При диагностике генитального герпеса венеролог учитывает жалобы, данные анамнеза и объективного исследования. Диагностика типичных случаев генитального герпеса, как правило, не затруднена и основана на клинических проявлениях. Герпетические язвы, существующие длительное время, следует отличать от сифилитических.
Лабораторные методы диагностики генитального герпеса включают:
- методы обнаружения ВПГ в материале пораженных органов (соскобах из влагалища и шейки матки, мазке из уретры, гистологическом материале маточных труб и т. д.). С этой целью применяется метод выращивания ВПГ на культуре тканей и последующего изучения его свойств, используется метод распознавания вируса под электронным микроскопом;
- методы обнаружения антител к ВПГ в сыворотке крови (иммуноглобулины М и G). Позволяют выявить генитальный герпес даже при бессимптомном течении и определить антитела к ВПГ 1 или 2 типа. К ним относится ИФА — метод иммуно-ферментного анализа.
Лечение генитального герпеса
Существующие на сегодняшний день лекарственные препараты от ВПГ могут уменьшить тяжесть и сроки течения генитального герпеса, однако не в состоянии полностью избавить от болезни.
Во избежание развития устойчивости ВПГ к классическим противовирусным препаратам, предназначенным, в том числе, и для лечения генитального герпеса (ациклические нуклеозиды — Валацикловир, Ацикловир, Фамцикловир), рекомендуется их поочередное использование, а также сочетание с препаратами интерферона. Интерферон обладает мощным антивирусным действием, и его дефицит является одной из главных причин рецидивов генитального герпеса.
Уже готовым лекарственным препаратом, содержащим одновременно ацикловир и интерферон, является мазь Герпферон. Также в ее состав входит лидокаин, обеспечивающий местное анестезирующее действие, что крайне важно при болезненных проявлениях генитального герпеса. Применение Герпферона у пациентов с генитальным герпесом обеспечивает заживление высыпаний уже на 5-е сутки и значительное облегчение местных симптомов.
Профилактика генитального герпеса
Способом профилактики первичного заражения генитальным герпесом служит использование презервативов при случайных половых контактах. Однако, даже в этом случае вероятность инфицирования ВПГ через микротрещины и повреждения на слизистых оболочках и коже, не прикрываемых презервативом, остается высокой. Возможно применение антисептических средств (мирамистин и др.) для обработки участков, на которые может произойти попадание вируса.
Рецидивирующее течение генитального герпеса отмечается при снижении защитных реакций организма: болезнях, перегревании, переохлаждении, приходе менструации, беременности, приеме гормональных препаратов, стрессах. Поэтому для предотвращения рецидивов генитального герпеса имеет значение здоровый образ жизни, полноценное питание и отдых, прием витаминных препаратов. Мерами профилактики генитального герпеса служат также соблюдение интимной гигиены и гигиены половой жизни, своевременное выявление и лечение венерических болезней.
Пациент, инфицированный ВПГ, должен предупредить об этом своего полового партнера, даже в том случае, если в данный момент симптоматика генитального герпеса у него отсутствует. Поскольку заражение при половом контакте возможно и при отсутствии герпетических высыпаний, в этом случае использование презерватива также необходимо.
После сомнительного незащищенного сексуального контакта можно прибегнуть к методу экстренной профилактики генитального герпеса местно действующим противовирусным препаратом в первые 1-2 часа после интимной близости.
Для профилактики самозаражения, когда вирус генитального герпеса переносится грязными руками с губ на половые органы, необходимо выполнение элементарных гигиенических требований: тщательное и частое мытье рук (особенно при наличии лихорадки на губах), использование отдельных полотенец для рук, лица и тела, а также для каждого члена семьи.
С целью снижения риска инфицирования ВПГ новорожденных, беременным женщинам с генитальным герпесом показано оперативное родоразрешение (кесарево сечение). При планируемых естественных родах женщинам с рецидивирующим течением генитального герпеса назначается профилактический курс приема ацикловира.
После незащищенных половых контактов, при планировании беременности, а также при сексуальных отношениях с носителем ВПГ рекомендуется обследоваться на генитальный герпес и другие ЗППП.

![Рис. 1. Причины выделений из влагалища [1]](https://www.rmj.ru/data/articles/Image/t18/n12/782-1.gif)