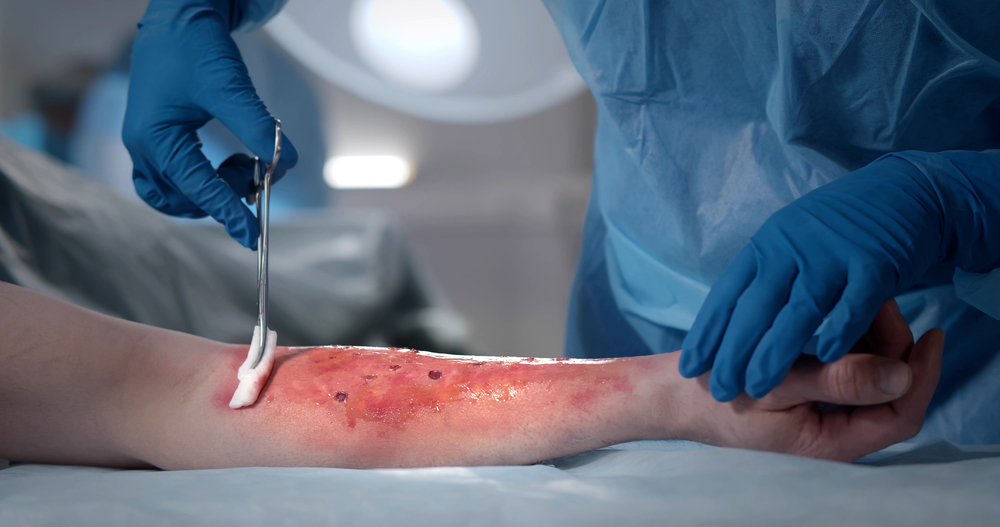
Компрессами в медицине называют повязки, которые используются в лечебных целях. Разделяют их на сухие и влажные. Первые — это обычная повязка из ваты и марли, которой закрывают раны, используют для оттока экссудата или защиты от холода. В домашних условиях чаще ставятся влажные компрессы. Именно о них, способах их применения, назначении и противопоказаниях расскажет MedAboutMe.
Холодный компресс: травмы и кровотечения
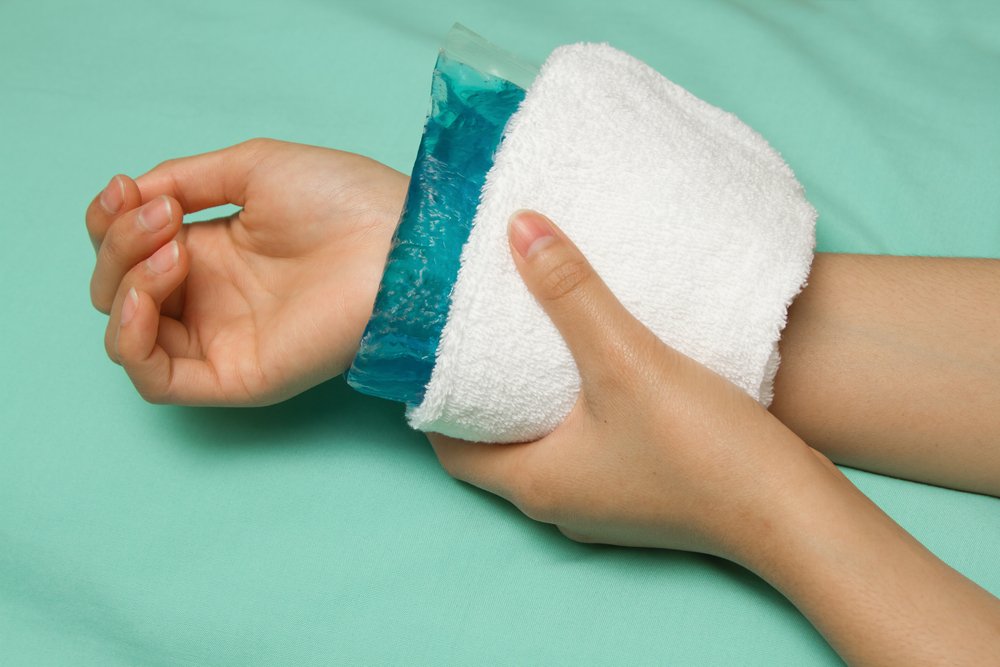
Холодные компрессы сужают сосуды и соответственно уменьшают кровенаполнение тканей. Кроме этого, холод воздействует на нервные окончания, уменьшая их чувствительность. Поэтому такие компрессы наиболее популярны в качестве первой помощи при различных травмах и ушибах. Они действительно обезболивают пораженное место, не дают образоваться гематоме. Воздействие холода также помогает останавливать носовое кровотечение, уменьшать отек и зуд при укусе насекомых.
Холодные компрессы используются и при длительном лечении. Их применяют в следующих случаях:
- Головные боли, мигрень.
- Лихорадка.
- Местное воспаление, отек.
- Психическое перевозбуждение, стресс.
- Варикозное расширение вен.
Если холод нужен для оказания экстренной помощи, компресс можно сделать из подручных средств. Подойдет любой охлажденный предмет, даже бутылка воды. Ее нужно обернуть любым куском ткани и приложить к поврежденному месту.
Компресс, который используется в домашних условиях, делается так:
- Берется тонкая ткань или марля, которая складывается в несколько слоев и смачивается в холодной воде (около 15 градусов по Цельсию).
- Компресс отжимается и влажным (не мокрым!) прикладывается к поврежденному месту.
- Через пару минут компресс нужно заменить на новый, поскольку он быстро нагревается.
Альтернативой может стать пакет со льдом, который нужно обернуть в сухую ткань. Также в аптеке можно купить специальный охлаждающий компресс. Многоразовые наполнены гелем и должны храниться в холодильнике. Одноразовые можно брать с собой в походы, они охлаждаются при запуске химической реакции, для этого пакеты нужно согнуть или разорвать внутренний слой.
Преимущества аптечных компрессов в том, что они долго удерживают холод и при этом остаются нужной температуры — не охлаждаются слишком сильно. Это очень важно, поскольку именно чрезмерное переохлаждение кожных покровов является главной опасностью холодных компрессов. От слишком низких температур сосуды спазмируются. Особенно опасно это при лихорадке, поскольку спазм лишь усугубляет ситуацию, нарушается теплообмен, и температура тела, наоборот, повышается. Поэтому лед и другие холодные предметы запрещено прикладывать к коже, не обернув их предварительно тканью.
Согревающий компресс: воспаления и ОРЗ
Согревающие компрессы накладываются на длительное время — не менее 6 часов, а иногда и на целую ночь. За счет этого в месте воздействия задерживается испарение и образовывается слой воздуха, нагретый до температуры тела. Таким образом удается прогреть глубокие слои кожи, обеспечить длительное расширение сосудов и ускорение кровотока. Все это способствует уменьшению отека, воспаления, снятию мышечного спазма, ускорению процесса выздоровления. Кроме этого, прогревание оказывает обезболивающий эффект при хронических болезнях.
Компрессы используются в следующих случаях:
- ОРЗ (если температура тела не выше 37-37,5 градусов по Цельсию).
- Отит.
- Артрит.
- Мастит во время лактации.
- Ушибы (не ранее, чем через сутки после травмы).
Согревающие компрессы могут быть достаточно эффективным дополнительным лечением, но все же применять их следует с осторожностью. Длительное прогревание противопоказано в следующих случаях:
- Артериальная гипертензия.
- Ишемическая болезнь сердца.
- Сердечная недостаточность.
- Гнойнички и повреждения кожи на месте приложения компресса.
- Высокая температура.
- Плохая свертываемость крови, склонность к кровотечениям.
- Кожные аллергии.
- Тромбофлебит, тромбоз, варикозное расширение вен.
Также очень важно соблюдать правила наложения компресса. Состоит он из трех слоев — гигроскопичная ткань (марля, хлопчатобумажный лоскут), клеенка, вата или любая плотная ткань, удерживающая тепло.
- Марлю смачивают в теплой воде (около 40 градусов по Цельсию), отжимают и накладывают на больное место.
- Наверх кладут клеенку или пищевую пленку, которая должна быть больше по размеру и закрывать влажный слой.
- На клеенку накладывается толстая прослойка ваты, которая должна полностью закрыть слой клеенки.
- Сверху компресс прибинтовывается или привязывается шарфом.
Влажная ткань должна быть полностью скрыта под следующими слоями и плотно прилегать к коже. В противном случае влага начнет испаряться, и это приведет к обратному эффекту — охлаждению. При отитах основные слои не должны закрывать само ухо. Поэтому в марле и клеенке делается прорезь, и только вата и фиксирующая повязка накладываются поверх ушной раковины.
Горячий компресс: боли в суставах, колики

Горячий компресс похож по действию на согревающий, но накладывается он на непродолжительное время, всего на несколько минут. Основной слой смачивается в горячей воде, температура должна доходить до 70 градусов по Цельсию. Горячий компресс приводит к сильному расширению сосудов и быстрому эффекту, прежде всего, обезболивающему. Применяется он при следующих показаниях:
- Боли в суставах.
- Мышечный спазм.
- Печеночные и почечные колики.
- Невралгии.
- Мигрени (с осторожностью и только после консультации с врачом).
- Хронические вялотекущие воспаления.
- Травмы (начиная со вторых суток).
Противопоказания у горячих компрессов такие же, как и у согревающих. Поскольку они вызывают резкое расширение сосудов и могут быстрее привести к различным осложнениям, применять их следует с осторожностью. Если после наложения повязки состояние ухудшилось, ее нужно снять и процедуру прекратить.
Лекарственный и спиртовой компрессы
Действие описанных выше компрессов основано на реакции кожи на разные температуры. Однако, иногда во влажные компрессы добавляют различные вещества, которые усиливают их действие. Такие повязки называются лекарственными и чаще всего накладываются как согревающие компрессы — на длительное время. Среди наиболее популярных добавок следующие:
- Разбавленный спирт.
- Прополис.
- Камфорное масло.
- Мазь Вишневского.
- Лекарственные препараты: димексид, меновазин.
- Лекарственные растения: отвары ромашки, череды, листья лопуха, листья капусты.
Если в качестве действующего вещества используется масло или прополис, то основная часть компресса (марля, хлопчатобумажная ткань) не смачивается водой, а сразу погружается в подогретое до 40 градусов масло. Остальные слои накладываются по стандартной схеме.
Наиболее спорным является спиртовой компресс. Он активно применяется в народной медицине, а вот официальная относится к процедуре с опасением. Особенно в том случае если такое лечение назначается детям. Дело в том, что алкоголь попадает в кровоток не только через желудок, но и через кожу или при вдыхании паров, поэтому такой компресс может вызвать алкогольное отравление. Для малышей до 3 лет даже слабый спиртовой раствор будет ядовитым. А на фоне общей интоксикации при ОРЗ и нагрузки на печень, повлечет за собой серьезные осложнения. Кроме этого, спирт приводит к ожогу кожи, поэтому даже взрослым пациентам место наложения компресса нужно предварительно смазывать маслом или вазелином.
Опасность ожога возникает и при нанесении некоторых лекарств, уксуса, горчичного порошка. Уксус используется в холодных компрессах для снятия жара, он увеличивает испарение и более эффективно понижает температуру. Чтобы не повредить кожу, его следует разводить из расчета 1 чайная ложка на пол-литра воды. Эффективность горчичных компрессов на сегодняшний день не доказана, поэтому применять их не рекомендуется.
Пропедевтика внутренних болезней / Мухин Н.А., Моисеев В.С. – 2008
Инфекционные болезни и эпидемиология / Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. – 2007
Любая физическая активность автоматически сопряжена с риском непредвиденных травм, когда это происходит, возникает множество вопросов что при них может помочь.
И хотя использование тепла и холода при спортивных травмах широко рекомендуется, есть некоторые пробелы в знаниях, которые необходимо заполнить.
1. Применение холодных компрессов при спортивных травмах
Применение холодных компрессов направлено на лечение заболеваний опорно-двигательного аппарата, местная криотерапия используется для противодействия воспалению и растяжению мышц, а также при:
• растяжении связок;
• бурсите;
• растяжение или разрыв мышцы.
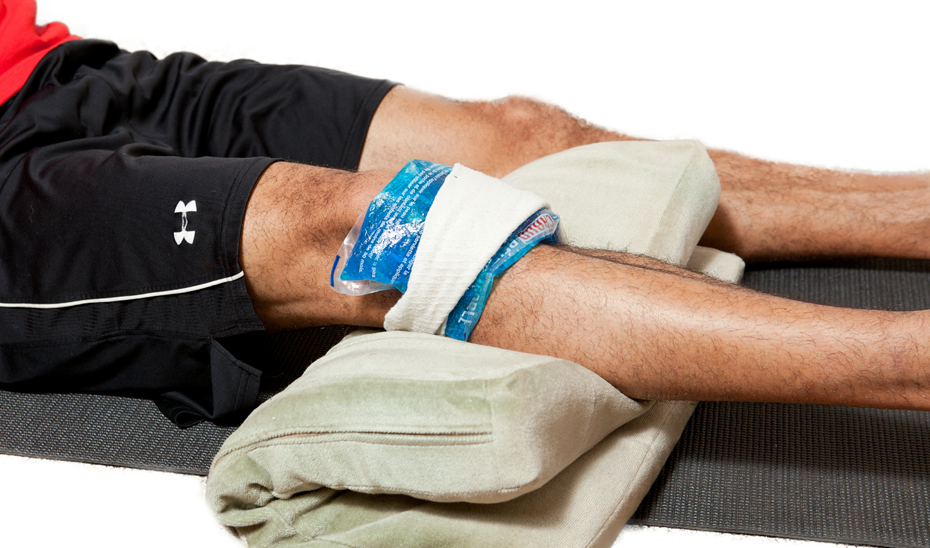
Холод действует за счет сужения кровеносных сосудов, за счет этого приток крови к пораженному участку начинает уменьшаться, что способствует уменьшению воспаления в короткие сроки.
Преимущества
Преимущества использования холода при травмах заключаются в уменьшении боли при травме, уменьшении отека и минимизации мышечных спазмов.
Холодная терапия помогает стимулировать сужение сосудов и уменьшить воспаление.
Холодные компрессы
Холодные компрессы рекомендуется прикладывать с помощью гелевого мешочка или кусочка льда, обернутого тканью, во избежание прямого контакта с кожей. Время наложения компресса от 10 до 30 минут. Кроме этого, не требуется прикладывать холод постоянно, а повторять процедуры циклами по 2 часа.
С другой стороны, применение холода в составе лечебной процедуры противопоказано в следующих случаях:
• открытые раны;
• если пациент страдает симпатической дисфункцией;
• пациентам с синдромом Рейно;
• наличия опухолей.
2. Применение теплых компрессов при спортивных травмах
Фактически, использование тепла нацелено на мышечные травмы (контрактуры) и дискомфорт в суставах. Кроме того, его использование в лечении становится важным, когда спортсмен испытывает хроническую боль.
Эффект термотерапии заключается в расширении кровеносных сосудов, это в свою очередь вызывает усиление притока крови, питательных веществ и кислорода к пораженному участку. Кроме того, при этом метаболическая активность катализируется.
Преимущества сознательного применения тепла для борьбы с вышеупомянутыми недугами:
• расслабление мышц;
• уменьшение боли в мышцах и суставах;
• повышение производительности мягких тканей;
• низкое кровяное давление;
• повышенная подвижность в области травмы в результате улучшения гибкости сухожилий, мышц и суставов.
Горячие компрессы, гидромассажные ванны, высокотемпературные салфетки, нагревательные лампы и ультразвук – наиболее часто используемые процедуры для воздействия тепла на травму.
В свою очередь, время, когда должен начаться процесс выздоровления с использованием термотерапии, определяется между 48 и 72 часами после возникновения физической травмы.
Как и в случае с холодными компрессами, есть сценарии, в которых не следует применять горячие.
Среди противопоказаний, при которых эта процедура не рекомендуется можно выделить следующие:
• воспаление;
• горячая зона травмы;
• злокачественные новообразования;
• различия в чувствительности;
• инфекционное заболевание;
• кровотечение.
Теплые компрессы помогают уменьшить боль в мышцах и суставах, однако следует применять их очень осторожно, учитывая самочувствие и противопоказания.
3. Контрастные ванны
Эта терапия проводится путем чередования применения тепла и холода для лечения определенных травм. Соответственно, вазодилатация и сужение попеременно стимулируются для улучшения местного кровообращения, особенно в конечностях.
Перед окунанием нужно тщательно позаботиться о температуре как горячей, так и холодной воды, так как от этого будет зависеть эффективность процесса. Следовательно, температура горячей воды должна быть от 38 до 44 , холодная вода должна иметь температуру от 10 до 20 . В большей степени он используется при проблемах со связками и растяжениями.
Следует всегда помнить, что использование холода и тепла для лечения травм является дополнением к другим методам ускорения выздоровления, кроме компрессов, рекомендованные физиотерапевтом упражнения и массажи отлично дополнят полноценный реабилитационный процесс. Выбор криотерапии, термотерапии или контрастирования должен быть полностью согласован с врачом-специалистом.
Если случилось отравление или сердечный приступ, получена травма или глубокий порез, необходимо вызвать скорую помощь. Согласно данным Росстата, только 61 % опрошенных ждали приезда медицинской бригады менее 20 минут. В остальных случаях ожидание длилось в среднем 40 минут. В этот период пострадавшему также необходима первая помощь. Часто от грамотности действий человека, оказывающего эту помощь, зависит жизнь пострадавшего.
Среди ваших знакомых вряд ли найдется тот, кто ни разу не читал, не слышал или не видел, как правильно делать искусственное дыхание, накладывать шину при переломе или жгут при кровотечении. Но мало кому приходилось применять эти знания на практике. Тем более правильно. И это приводило к осложнению состояния пострадавшего.
Какие ошибки чаще всего допускают при оказании доврачебной помощи?
1. Перемещение человека, получившего травмы.
Если пострадавший получил перелом при падении с высоты, ДТП или стихийном бедствии, каждое его передвижение, попытки поднять на ноги или изменить положение тела недопустимы. Из-за этих действий возникают кровотечения, смещение поврежденных позвонков, разрывы внутренних органов и спинного мозга. Передвижение пострадавшего допустимо только в экстренных ситуациях, например, при высокой вероятности взрыва автомобиля, в котором он находится.
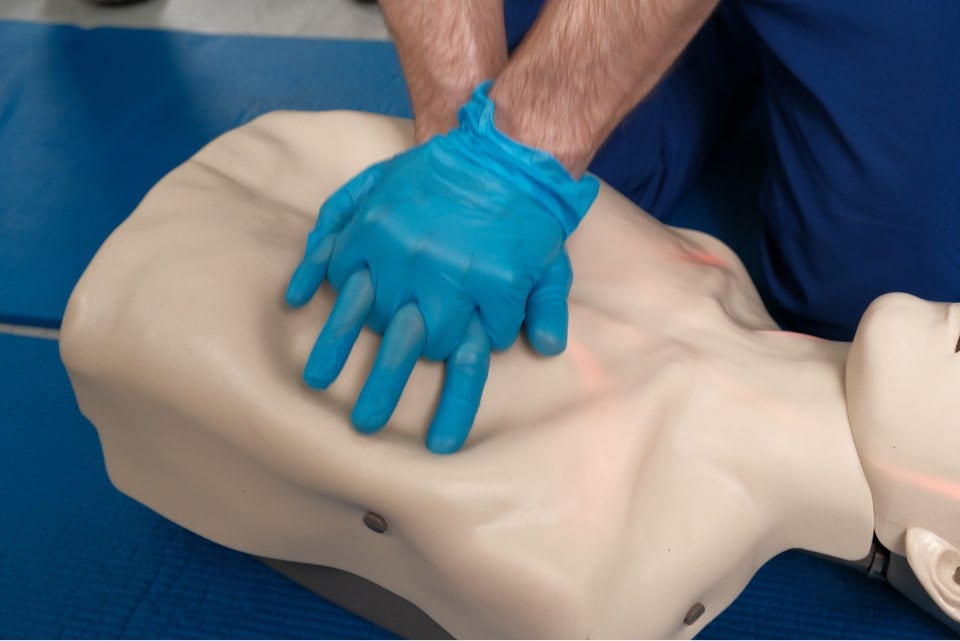
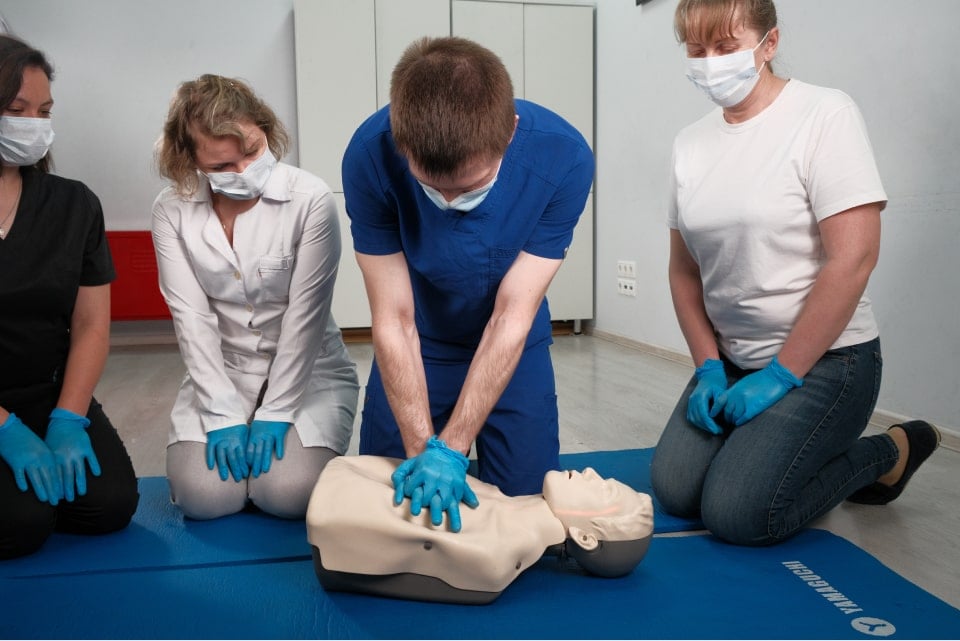
2. Неверный или необоснованный массаж сердца.
Если обнаружили человека, потерявшего сознание, не спешите сразу начинать массаж сердца. Для начала проверьте пульс. Если получилось прочувствовать его, значит массировать сердце не нужно. Если пульсация отсутствует, то массаж сердца следует выполнять таким образом:
- надавливать основанием ладони, не отрывая руки от грудной клетки.
Правильное положение руки при массаже сердца: на 4 см выше от конца грудины. Другое расположение ладони может привести к перелому ребер;
- нажимать уверенными плавными толчками;
- надавливать только вертикально.
3. Применение жгута при каждом сильном кровотечении.
Большинство людей думает, что каждое сильное кровотечение останавливается только при помощи жгута. На самом деле он необходим только при повреждении артерии.
Если из раны обильно вытекает пульсирующая струя крови ярко-алого цвета, значит, повреждена артерия. Необходимо быстро остановить потерю крови, которая блокируется только перетягиванием артерии выше места повреждения.
Чем перетягивать при повреждении артерии:
- жгутом;
- ремнем;
- крепкой веревкой.
Правила наложения:
- жгут накладывается только при повреждении артерии при ранении плеча или бедра;
- должен находиться выше раны, но максимально близко к ней;
- накладывают только поверх одежды, тканевой или бинтовой подкладки;
- перед наложением жгут необходимо поместить за поврежденную конечность и растянуть;
- остановку кровотока обеспечивает первый оборот жгута. Каждый последующий оборот приблизительно наполовину перекрывает предыдущий;
- время наложения необходимо зафиксировать и передать врачу или указать в записке и поместить под жгут;
- наложенный жгут всегда должен быть виден. Его нельзя закрывать одеждой;
- артерия может быть пережата не больше 30 минут зимой и 60 минут летом;
- когда жгут наложен, конечность необходимо обездвижить и утеплить.
Что делать, если допустимое время наложения жгута закончилось, а скорая помощь не подоспела:
- пальцем прижать артерию выше жгута;
- снять его на 15 минут;
- слегка помассировать поврежденную конечность, если есть возможность;
- наложить жгут повторно немного выше предыдущего места;
- повторно пережать артерию жгутом можно максимум на 15 минут.
Если у пострадавшего кровотечение темного цвета, значит, повреждена вена и наложения тугой повязки будет достаточно.
4. Наклон головы назад при кровотечении из носа.
Если кровотечение из носа и удалось остановить наклоном головы назад, то избавиться от причины его появления таким способом не выйдет. В результате подобных действий кровь стекает в желудок и провоцирует другие осложнения.
Чтобы остановить кровоток, чаще всего достаточно опустить голову вперед и плотно закрыть ноздри ватными тампонами.
5. Попытки разжать зубы при судорогах.
Если у человека начался приступ эпилепсии, ни в коем случае нельзя разжимать ему челюсти. Тем более твердыми предметами. Такие действия наносят вред зубам и могут привести к перекрытию трахеи.
Правильные действия при приступе эпилепсии:
- пострадавшего повернуть на бок;
- обеспечить сохранение позы до прекращения приступа.
6. Нанесение масла на ожоги.
Смазывание ожога маслом не облегчает состояние пострадавшего. Это бесполезная трата времени.
Ожог обрабатывается прохладной водой. Таким образом снижается температура поврежденных тканей. Далее на пораженный участок наносится специальная мазь.
7. Самостоятельное вправление вывихов непрофессионалом.
Человек без медицинского образования не способен определить, какая именно травма получена пострадавшим: ушиб, перелом или вывих. Поэтому самостоятельно вправлять что-либо опасно. Такие действия приводят к усугублению проблемы, а не ее решению. Правильные действия: дождаться приезда скорой помощи.
8. Неверное наложение шины.
Чаще всего люди, оказывающие доврачебную помощь, допускают следующие ошибки при наложении шины:
- стремятся выправлять место перелома;
- не накладывают тканевую прокладку между шиной и конечностью;
- ограничиваются фиксацией только участка с переломом. Правильно: обездвижить и прилегающие суставы.
9. Хлопки по спине поперхнувшегося.
Хлопать по спине пострадавшего опасно. Постукивания приводят к проникновению постороннего предмета глубже в дыхательные пути.
Безопасные действия:
- руками обхватить подавившегося сзади;
- резко надавить на солнечное сплетение.
10. Самостоятельное удаление травмирующего предмета из раны.
Обнаружили в ране у пострадавшего режущий предмет: осколок стекла, кусок металла или пластика? Не извлекайте его самостоятельно: он может сдерживать кровотечение. Удалять травмирующие предметы из раны может только врач через проведение операции.
Запомните эти распространенные ошибки, которые допускаются при оказании доврачебной помощи. Они осложняют состояние пострадавших и могут привести к летальному исходу. Облегчайте их самочувствие до приезда бригады скорой помощи правильно.
Ручной труд сопровождается травмами и болью. От производства до сельского хозяйства, эти отрасли имеют свою долю травматизма.
Как только возникает травма, возникает извечный вопрос. Тепло или холод? Когда дело доходит до оказания первой помощи при боли, этот вопрос сопровождается большим количеством путаницы. Горячие и холодные компрессы могут помочь в восстановлении при болях и травмах. Каждый метод обладает своими сильными и слабыми сторонами.
Горячие и холодные аппликации имеют особое применение, когда речь идет о боли, острых травмах и хроническом дискомфорте. Однако, если эти средства используются неправильно, они могут принести больше вреда, чем пользы.
В данной статье предлагаем некоторые основные рекомендации о том, как использовать тепло и холод, когда дело доходит до уменьшения боли и воспаления.
Использование теплых компрессов
Когда вы думаете о применении тепла, ассоциируйте его с хроническим дискомфортом. Судорожные или напряженные мышцы, стресс, мышечную усталость, а иногда даже хроническую боль в спине, можно снизить путем применения тепла.
Тепло работает путем увеличения притока крови к пораженному участку, делая волокна коллагена более гибкими и помогая ослабить жесткость в мышцах и суставах. Преимущества тепла включают облегчение боли, уменьшение хронической боли, усиление кровотока и снижение напряжения.
Тепло помогает расслабить и успокоить мышцы, а усиленный кровоток может помочь в процессе восстановления Тепловые обертывания и гидротерапия — два основных способа воздействия тепла на тело Тем не менее, тепло не следует использовать при острых травмах, так как это может увеличить воспаление, боль и даже повреждение тканей в конкретной области. Всегда лучше сохранять тепло для напряжения и усталости, оставляя лед для острых травм.
3 способа подачи тепла:
Влажное горячее полотенце — смочите полотенце и положите в микроволновку на 2-3 минуты. Поместите в сухое полотенце перед использованием.
Микроволновые грелки — просто нагрейте в микроволновке и наслаждайтесь теплом. Пожалуйста, обратите внимание на предупреждения производителей.
Электрические грелки — просто подключите и используйте! Будьте осторожны при применении. Пожалуйста, обратите внимание на предупреждения производителей.
Использование холодных компрессов
Применение холода рекомендуется для свежих травм, возникших по любой причине. При этом сужается кровоток в поврежденной области, помогая уменьшить отек и повреждение тканей, которые сопровождают воспалительный процесс.
Холод вызывает оцепенение, поэтому используйте лед без лекарства, чтобы уменьшить боль, помогая пострадавшему участку начать процесс восстановления. Еще одним дополнительным преимуществом применения льда является то, что он помогает снизить мышечный спазм. Пакеты со льдом — самый распространенный способ применения холода, даже пакета замороженного горошка достаточно, чтобы сделать трюк. Знание того, когда следует применять холодную терапию, важно для быстрого восстановления после недавней травмы или внезапного появления боли.
3 способа подачи холода:
Лед хорошо подходит для многих видов травм. Вот 3 способа нанесения льда:
Мешок со льдом — маленькие кусочки льда в пластиковом пакете. Удерживайте 10-20 минут.
Многоразовые пакеты со льдом — часто содержат гель или химикаты. Всегда используйте тонкий тканевый барьер и держите до 30 мин.
Ледяной массаж – круговыми движениями потрите кусочками льда по болезненной области. Остановитесь, если тело немеет.
Советы по выбору метода первой помощи
На разных рабочих местах опасности различаются. Теперь, когда методы применения тепла и холода немного объяснены, несколько советов ниже помогут вам выбрать правильное лечение для вашей боли или травмы.
Свежие травмы не требуют тепла
Применение высокой температуры к новой ране только увеличит приток крови к области. Это усугубит травму, так как усиливает воспалительный процесс. Даже при острых мышечных болях избегайте тепла, поскольку свежей травме нужно время, чтобы сначала уменьшить воспаление.
Холод при отеках и синяках
Свежий синяк или отек от острой травмы? Лед — это то, что нужно, когда у вас отеки или синяки в результате недавней травмы. Охлаждение поможет уменьшить отек и уменьшить приток крови к пораженной области.
Мышечная боль различается
Горячие и холодные компрессы могут быть другом для мышечных болей, но время и обстоятельства имеют решающее значение при выборе. Острые боли в мышцах и травмы мышц можно снизить применением холода — особенно в течение первых 72 часов.
После того, как воспаление уменьшится, вы можете переключиться на тепло, чтобы ускорить заживление. Если вы не уверены, обязательно проконсультируйтесь с вашим лечащим врачом. Помните, тепло лучше всего использовать при мышечной усталости и скованности.
Использование тепла или льда для боли может вызвать некоторую путаницу. Оба средства имеют свои преимущества, когда дело доходит до контроля дискомфорта, но при неправильном использовании они могут принести больше вреда, чем пользы.
Свяжитесь с нами, чтобы узнать, какие услуги по охране труда мы можем предоставить чтобы помочь членам вашей команды быть здоровыми и работать!
Ожог — это травма кожи, вызванная внешним воздействием и влекущая коагуляционный некроз тканей. Возможны более глубокие поражения, затрагивающие внутренние органы. Последствия бывают разные — от косметического дефекта до летального исхода. Из этого материала вы узнаете о классификациях ожогов, как помочь пострадавшему, какое лечение обычно требуется.
Классификация ожогов по причине
Обжечься человек может дома или на производстве. Обычно такие повреждения становятся результатом несчастного случая. По причине и травмирующему фактору выделяют четыре вида ожогов:
|
Вид |
Травмирующий фактор |
Пример |
|
термические |
внешний источник повышенных температур |
огонь кипяток раскаленная поверхность горячий или токсичный дым |
|
химические |
химически активное вещество |
кислота щелочь нефтепродукты фенолы |
|
лучевые |
излучение |
солнце УФ-лучи в солярии рентген радиация |
|
электрические |
массированный поток электронов |
электрический ток |
Термические и химические вызывают сильную боль, они хорошо заметны визуально. Электрические могут не иметь следов на коже, они в большей степени затрагивают токопроводящие ткани (нервы, мышцы, сосуды). Последствия лучевых могут проявиться в отдаленном периоде.
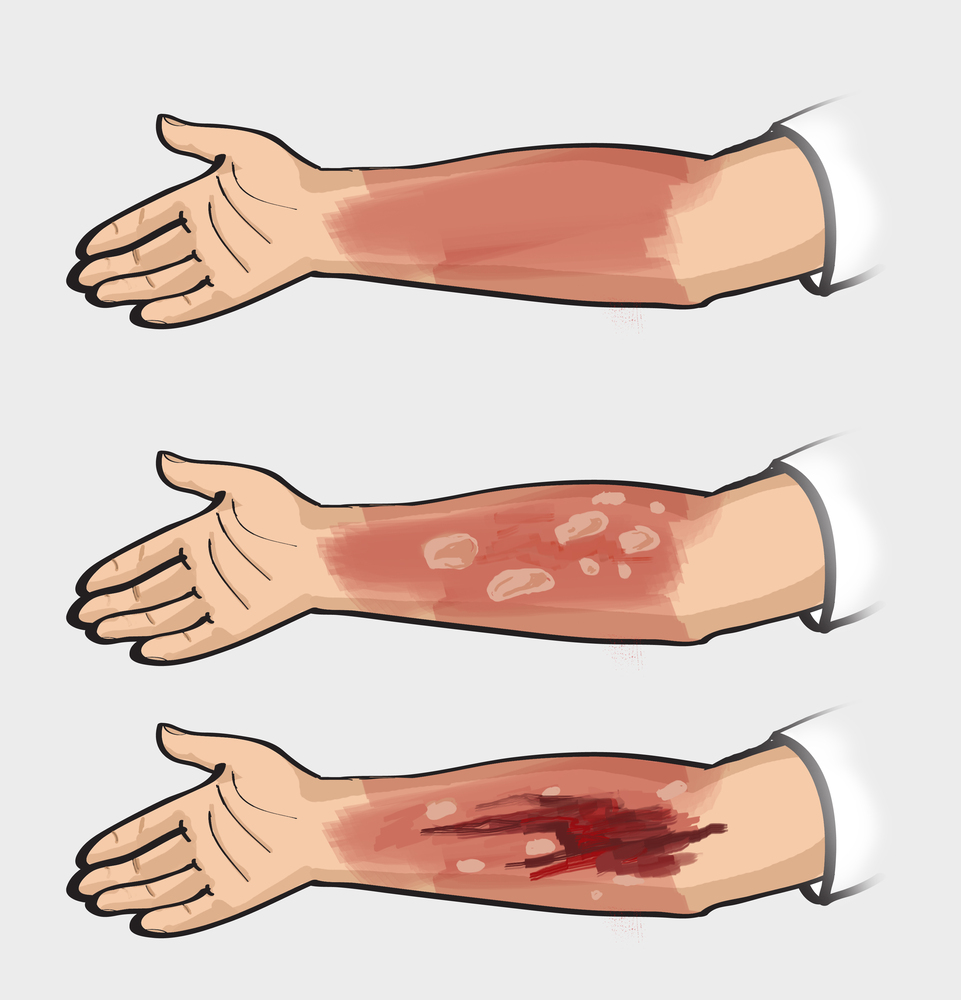
Классификация ожогов по степени поражения
В западной медицине выделяют три степени поражения, тогда как в российской их четыре. Наши травматологи ничего не додумывали — вторая «зарубежная» степень имеет два уровня.
|
Степень |
Глубина |
Симптомы |
Заживление |
|
I |
повреждение верхнего слоя кожи (эпидермиса) |
покраснение отек |
полное, бесследное |
|
II (поверхностный неполнослойный) |
повреждение сосочкового слоя дермы |
лопающиеся пузырьки с выделением прозрачной жидкости формирование струпьев |
возможны рубцы |
|
III (глубокий неполнослойный) |
распространение до подкожной клетчатки |
красно-белый оттенок травмированного участка потеря чувствительности нарушение кровообращения |
выраженные рубцы |
|
IV (полнослойный) |
охват всех слоев кожи, возможно распространение на мышцы и кости |
обугливание потеря чувствительности выпадение волос |
требуется пластическая операция |
Оценка степени тяжести по площади поражения при термическом ожоге
Воздействию высокой температуры может подвергнуться большая площадь тела (например, если человек побывал в огне). Выделяют локальные травмы (менее 10%) и травмы, вызывающие ожоговую болезнь (более 10%). Последние сопровождаются нарушениями различных систем организма (дыхательной, нервной, сердечно-сосудистой, пищеварительной).
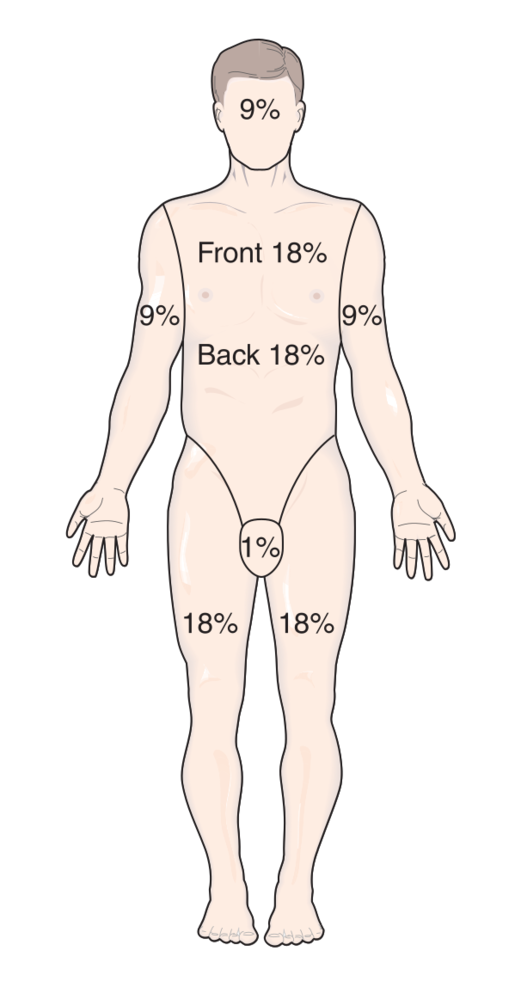
Для определения обгоревшей площади на глаз используют правило девяток, согласно которому по 9% тела занимают:
- голова с шеей;
- рука полностью;
- бедро;
- голень со стопой.
На заднюю и переднюю поверхности туловища приходится по 18%. Оставшийся 1% — это зона промежности. При оценке степени тяжести травм у детей используются другие соотношения из-за отличающихся пропорций тела.
Первая помощь при термических ожогах
При термических ожогах первая помощь зависит от площади повреждения кожи. Если она составляет менее 10%, угрозы жизни нет, можно справиться с последствиями травмы в домашних условиях.
Достаточно правильно охладить обожженный участок:
- Если кожа только покраснела, подойдет проточная вода.
- Если образовались пузыри, участок лучше погрузить в емкость с холодной водой.
- Если пузыри прорвались, на них накладывают стерильную повязку, а сверху прикладывают лед или грелку с холодной водой.
Обожженную кожу нельзя смазывать йодом, спиртом или любыми другими химическими средствами. Антисептическая обработка проводится по краям, где эпидермис не поврежден.
Если же воздействие огнем, паром или горячей водой было более масштабным, нужно вызывать скорую помощь. На время ожидания пострадавшего следует успокоить, обеспечить ему покой и обильное питье, а обожженные зоны прикрыть чистой тканью (не ватой!).
Что делать при ожогах химикатами?
Химические травмы быстро вызывают некроз тканей и слизистых. Поэтому медицинская помощь требуется вне зависимости от масштаба поражения. Правильная первая реакция поможет минимизировать последствия.
Важно своевременно очистить кожу от химического вещества сухим тампоном. Нельзя допускать попадания жидкости до полного удаления химиката во избежание их взаимодействия.
Необходимо правильно промыть рану. Чем именно — зависит от вещества, попавшего на кожу:
- Кислота — холодной мыльной водой или содовым раствором.
- Щелочь — столовым уксусом, разбавленным водой, или раствором лимонной кислоты.
- Негашеная известь — проточной водой с последующим смазыванием растительным маслом.
- Фосфор — проточной водой с последующей обработкой раствором медного купороса.
В последнем случае важно поместить под воду обожженный участок как можно быстрее. При контакте фосфора с воздухом есть риск воспламенения.
Первая помощь при солнечных ожогах
Большую часть лучевых ожогов люди получают на производствах. В первые часы внешние проявления могут отсутствовать, поэтому первая помощь не оказывается. Пострадавшего сразу госпитализируют для выяснения глубины проникновения излучения и оценки последствий.
Исключение составляют солнечные, которые относятся к категории бытовых. Покраснение возникает сразу же. Тут можно предпринять следующее:
- Перейти в тень.
- Наложить чистую ткань или марлю, смоченную в холодной воде (менять каждые 10-15 минут).
- По возможности принять прохладный душ.
- Выпить больше жидкости.
Травма нередко сопровождается тепловым ударом. Важно объективно оценить состояние пострадавшего. При наличии головокружения, тошноты, озноба нужно вызывать скорую.
Что делать при электрическом ожоге?
При поражении током внешние ткани могут остаться визуально целыми. Однако это не значит, что человеку не нужна помощь. Единственное, что могут сделать окружающие, — изолировать его от источника электричества и вызвать врача. В отсутствие кожных повреждений обрабатывать нечего, а заняться более глубокими структурами без медицинских знаний не получится.
Электрический ожог первой степени часто проявляется точками входа и выхода тока. Цвет может варьироваться от грязно-белого до темно-серого, при этом по краям метка светлее, чем в середине. Сами края раны приподняты, за счет чего она принимает форму блюдца.
Кожа в этих точках — омертвевшая, поэтому самостоятельных мер для ее спасения не предусмотрено. Этим займутся врачи.
Что запрещено делать?
Первая реакция на повреждение кожного покрова очень важна. От действий пострадавшего или его близких зависят дальнейшее заживление раны и возможные осложнения.
Запомните, чего делать нельзя во избежание ухудшения состояния:
- Касаться поврежденной зоны.
- Вскрывать пузыри. Следует дождаться, пока они лопнут сами.
- Прикладывать лед непосредственно к обожженному участку. Если охлаждение производится с помощью кубиков, то между ними и кожей должна быть тканевая повязка.
- Использовать вату при обработке раны. Ее волокна прилипнут, а вычистить их можно будет только хирургическим путем.
- Наносить средства от ожогов на открытую рану. Это допустимо только при травмах первой степени, когда кожа лишь покраснела, но сохранила целостность.
Важно учитывать и травмирующий фактор. Если человек обжегся кипятком или паром, промывание водой обязательно, а если кислотой — это запрещено до полного удаления вещества.
Как лечить?
Лечение ожогов в домашних условиях — преимущественно местное. Оно осуществляется при повреждениях первой или второй степени.
Комплекс действий включает:
- Поддержание стерильности раны до ее заживления. Для этого используются сухие асептические повязки, которые регулярно меняются.
- Заживление. Для устранения последствий повреждения кожи используются мази от ожогов.
- Обезболивание. Местные анальгетики разрешены при ожогах первой степени. Пока рана не затянется, допускается только прием нестероидных противовоспалительных средств внутрь.
- Борьба с бактериями. Если микроорганизмы успели попасть в рану и вызвали воспаление, назначаются антибиотики.
На участках с сильным натяжением дермы повышен риск образования рубцов. Для профилактики врачи назначают упражнения, включающие активные и пассивные движения.
Когда требуется госпитализация?
Если обожжено более 10% тела, есть риск развития ожоговой болезни. В таких случаях пострадавших непременно госпитализируют.
Но есть и другие показания, соблюдаемые даже при локальных травмах:
- Возраст менее 2 и более 60 лет.
- Повреждение тканей лица, промежности, стоп и кистей второй степени и выше.
- Лечение, которое затруднительно провести в домашних условиях.
- Угроза сепсиса.
- Нарушение работы других органов.
При поражении внутренних органов пострадавшим может потребоваться парентеральное питание и инфузионная терапия. В случае повышения риска тромбообразования на фоне заживления ран назначаются дезагреганты.
При обширных ожогах туловища (особенно задней части) показано размещение на флюидизирующей ожоговой кровати и создание специфического микроклимата за счет ламинарных потоков воздуха.
Любая физическая активность автоматически сопряжена с риском непредвиденных травм, когда это происходит, возникает множество вопросов что при них может помочь.
И хотя использование тепла и холода при спортивных травмах широко рекомендуется, есть некоторые пробелы в знаниях, которые необходимо заполнить.
1. Применение холодных компрессов при спортивных травмах
Применение холодных компрессов направлено на лечение заболеваний опорно-двигательного аппарата, местная криотерапия используется для противодействия воспалению и растяжению мышц, а также при:
• растяжении связок;
• бурсите;
• растяжение или разрыв мышцы.

Холод действует за счет сужения кровеносных сосудов, за счет этого приток крови к пораженному участку начинает уменьшаться, что способствует уменьшению воспаления в короткие сроки.
Преимущества
Преимущества использования холода при травмах заключаются в уменьшении боли при травме, уменьшении отека и минимизации мышечных спазмов.
Холодная терапия помогает стимулировать сужение сосудов и уменьшить воспаление.
Холодные компрессы
Холодные компрессы рекомендуется прикладывать с помощью гелевого мешочка или кусочка льда, обернутого тканью, во избежание прямого контакта с кожей. Время наложения компресса от 10 до 30 минут. Кроме этого, не требуется прикладывать холод постоянно, а повторять процедуры циклами по 2 часа.
С другой стороны, применение холода в составе лечебной процедуры противопоказано в следующих случаях:
• открытые раны;
• если пациент страдает симпатической дисфункцией;
• пациентам с синдромом Рейно;
• наличия опухолей.
2. Применение теплых компрессов при спортивных травмах
Фактически, использование тепла нацелено на мышечные травмы (контрактуры) и дискомфорт в суставах. Кроме того, его использование в лечении становится важным, когда спортсмен испытывает хроническую боль.
Эффект термотерапии заключается в расширении кровеносных сосудов, это в свою очередь вызывает усиление притока крови, питательных веществ и кислорода к пораженному участку. Кроме того, при этом метаболическая активность катализируется.
Преимущества сознательного применения тепла для борьбы с вышеупомянутыми недугами:
• расслабление мышц;
• уменьшение боли в мышцах и суставах;
• повышение производительности мягких тканей;
• низкое кровяное давление;
• повышенная подвижность в области травмы в результате улучшения гибкости сухожилий, мышц и суставов.
Горячие компрессы, гидромассажные ванны, высокотемпературные салфетки, нагревательные лампы и ультразвук – наиболее часто используемые процедуры для воздействия тепла на травму.
В свою очередь, время, когда должен начаться процесс выздоровления с использованием термотерапии, определяется между 48 и 72 часами после возникновения физической травмы.
Как и в случае с холодными компрессами, есть сценарии, в которых не следует применять горячие.
Среди противопоказаний, при которых эта процедура не рекомендуется можно выделить следующие:
• воспаление;
• горячая зона травмы;
• злокачественные новообразования;
• различия в чувствительности;
• инфекционное заболевание;
• кровотечение.
Теплые компрессы помогают уменьшить боль в мышцах и суставах, однако следует применять их очень осторожно, учитывая самочувствие и противопоказания.
3. Контрастные ванны
Эта терапия проводится путем чередования применения тепла и холода для лечения определенных травм. Соответственно, вазодилатация и сужение попеременно стимулируются для улучшения местного кровообращения, особенно в конечностях.
Перед окунанием нужно тщательно позаботиться о температуре как горячей, так и холодной воды, так как от этого будет зависеть эффективность процесса. Следовательно, температура горячей воды должна быть от 38 до 44 , холодная вода должна иметь температуру от 10 до 20 . В большей степени он используется при проблемах со связками и растяжениями.
Следует всегда помнить, что использование холода и тепла для лечения травм является дополнением к другим методам ускорения выздоровления, кроме компрессов, рекомендованные физиотерапевтом упражнения и массажи отлично дополнят полноценный реабилитационный процесс. Выбор криотерапии, термотерапии или контрастирования должен быть полностью согласован с врачом-специалистом.
Компрессами в медицине называют повязки, которые используются в лечебных целях. Разделяют их на сухие и влажные. Первые — это обычная повязка из ваты и марли, которой закрывают раны, используют для оттока экссудата или защиты от холода. В домашних условиях чаще ставятся влажные компрессы. Именно о них, способах их применения, назначении и противопоказаниях расскажет MedAboutMe.
Холодный компресс: травмы и кровотечения

Холодные компрессы сужают сосуды и соответственно уменьшают кровенаполнение тканей. Кроме этого, холод воздействует на нервные окончания, уменьшая их чувствительность. Поэтому такие компрессы наиболее популярны в качестве первой помощи при различных травмах и ушибах. Они действительно обезболивают пораженное место, не дают образоваться гематоме. Воздействие холода также помогает останавливать носовое кровотечение, уменьшать отек и зуд при укусе насекомых.
Холодные компрессы используются и при длительном лечении. Их применяют в следующих случаях:
- Головные боли, мигрень.
- Лихорадка.
- Местное воспаление, отек.
- Психическое перевозбуждение, стресс.
- Варикозное расширение вен.
Если холод нужен для оказания экстренной помощи, компресс можно сделать из подручных средств. Подойдет любой охлажденный предмет, даже бутылка воды. Ее нужно обернуть любым куском ткани и приложить к поврежденному месту.
Компресс, который используется в домашних условиях, делается так:
- Берется тонкая ткань или марля, которая складывается в несколько слоев и смачивается в холодной воде (около 15 градусов по Цельсию).
- Компресс отжимается и влажным (не мокрым!) прикладывается к поврежденному месту.
- Через пару минут компресс нужно заменить на новый, поскольку он быстро нагревается.
Альтернативой может стать пакет со льдом, который нужно обернуть в сухую ткань. Также в аптеке можно купить специальный охлаждающий компресс. Многоразовые наполнены гелем и должны храниться в холодильнике. Одноразовые можно брать с собой в походы, они охлаждаются при запуске химической реакции, для этого пакеты нужно согнуть или разорвать внутренний слой.
Преимущества аптечных компрессов в том, что они долго удерживают холод и при этом остаются нужной температуры — не охлаждаются слишком сильно. Это очень важно, поскольку именно чрезмерное переохлаждение кожных покровов является главной опасностью холодных компрессов. От слишком низких температур сосуды спазмируются. Особенно опасно это при лихорадке, поскольку спазм лишь усугубляет ситуацию, нарушается теплообмен, и температура тела, наоборот, повышается. Поэтому лед и другие холодные предметы запрещено прикладывать к коже, не обернув их предварительно тканью.
Согревающий компресс: воспаления и ОРЗ

Согревающие компрессы накладываются на длительное время — не менее 6 часов, а иногда и на целую ночь. За счет этого в месте воздействия задерживается испарение и образовывается слой воздуха, нагретый до температуры тела. Таким образом удается прогреть глубокие слои кожи, обеспечить длительное расширение сосудов и ускорение кровотока. Все это способствует уменьшению отека, воспаления, снятию мышечного спазма, ускорению процесса выздоровления. Кроме этого, прогревание оказывает обезболивающий эффект при хронических болезнях.
Компрессы используются в следующих случаях:
- ОРЗ (если температура тела не выше 37-37,5 градусов по Цельсию).
- Отит.
- Артрит.
- Мастит во время лактации.
- Ушибы (не ранее, чем через сутки после травмы).
Согревающие компрессы могут быть достаточно эффективным дополнительным лечением, но все же применять их следует с осторожностью. Длительное прогревание противопоказано в следующих случаях:
- Артериальная гипертензия.
- Ишемическая болезнь сердца.
- Сердечная недостаточность.
- Гнойнички и повреждения кожи на месте приложения компресса.
- Высокая температура.
- Плохая свертываемость крови, склонность к кровотечениям.
- Кожные аллергии.
- Тромбофлебит, тромбоз, варикозное расширение вен.
Также очень важно соблюдать правила наложения компресса. Состоит он из трех слоев — гигроскопичная ткань (марля, хлопчатобумажный лоскут), клеенка, вата или любая плотная ткань, удерживающая тепло.
- Марлю смачивают в теплой воде (около 40 градусов по Цельсию), отжимают и накладывают на больное место.
- Наверх кладут клеенку или пищевую пленку, которая должна быть больше по размеру и закрывать влажный слой.
- На клеенку накладывается толстая прослойка ваты, которая должна полностью закрыть слой клеенки.
- Сверху компресс прибинтовывается или привязывается шарфом.
Влажная ткань должна быть полностью скрыта под следующими слоями и плотно прилегать к коже. В противном случае влага начнет испаряться, и это приведет к обратному эффекту — охлаждению. При отитах основные слои не должны закрывать само ухо. Поэтому в марле и клеенке делается прорезь, и только вата и фиксирующая повязка накладываются поверх ушной раковины.
Горячий компресс: боли в суставах, колики

Горячий компресс похож по действию на согревающий, но накладывается он на непродолжительное время, всего на несколько минут. Основной слой смачивается в горячей воде, температура должна доходить до 70 градусов по Цельсию. Горячий компресс приводит к сильному расширению сосудов и быстрому эффекту, прежде всего, обезболивающему. Применяется он при следующих показаниях:
- Боли в суставах.
- Мышечный спазм.
- Печеночные и почечные колики.
- Невралгии.
- Мигрени (с осторожностью и только после консультации с врачом).
- Хронические вялотекущие воспаления.
- Травмы (начиная со вторых суток).
Противопоказания у горячих компрессов такие же, как и у согревающих. Поскольку они вызывают резкое расширение сосудов и могут быстрее привести к различным осложнениям, применять их следует с осторожностью. Если после наложения повязки состояние ухудшилось, ее нужно снять и процедуру прекратить.
Лекарственный и спиртовой компрессы
Действие описанных выше компрессов основано на реакции кожи на разные температуры. Однако, иногда во влажные компрессы добавляют различные вещества, которые усиливают их действие. Такие повязки называются лекарственными и чаще всего накладываются как согревающие компрессы — на длительное время. Среди наиболее популярных добавок следующие:
- Разбавленный спирт.
- Прополис.
- Камфорное масло.
- Мазь Вишневского.
- Лекарственные препараты: димексид, меновазин.
- Лекарственные растения: отвары ромашки, череды, листья лопуха, листья капусты.
Если в качестве действующего вещества используется масло или прополис, то основная часть компресса (марля, хлопчатобумажная ткань) не смачивается водой, а сразу погружается в подогретое до 40 градусов масло. Остальные слои накладываются по стандартной схеме.
Наиболее спорным является спиртовой компресс. Он активно применяется в народной медицине, а вот официальная относится к процедуре с опасением. Особенно в том случае если такое лечение назначается детям. Дело в том, что алкоголь попадает в кровоток не только через желудок, но и через кожу или при вдыхании паров, поэтому такой компресс может вызвать алкогольное отравление. Для малышей до 3 лет даже слабый спиртовой раствор будет ядовитым. А на фоне общей интоксикации при ОРЗ и нагрузки на печень, повлечет за собой серьезные осложнения. Кроме этого, спирт приводит к ожогу кожи, поэтому даже взрослым пациентам место наложения компресса нужно предварительно смазывать маслом или вазелином.
Опасность ожога возникает и при нанесении некоторых лекарств, уксуса, горчичного порошка. Уксус используется в холодных компрессах для снятия жара, он увеличивает испарение и более эффективно понижает температуру. Чтобы не повредить кожу, его следует разводить из расчета 1 чайная ложка на пол-литра воды. Эффективность горчичных компрессов на сегодняшний день не доказана, поэтому применять их не рекомендуется.
Пропедевтика внутренних болезней / Мухин Н.А., Моисеев В.С. – 2008
Инфекционные болезни и эпидемиология / Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. – 2007
Согревающий
компресс:
Цель:
вызвать длительное и равномерное
расширение сосудов, способствовать
улучшению кровообращения в тканях,
оказать болеутоляющее и рассасывающее
действие.
Показания:
лечение местных инфильтратов
(постинъекционных), воспалительных
процессов в мышцах и суставах,
ЛОР-заболевания, ушибов на вторые сутки.
Противопоказания:
кровоизлияния, гнойные заболевания
кожи, нарушение целостности кожных
покровов, опухоли различной этиологии,
травмы и ушибы в первые сутки.
Подготовьте:
-
марлевую
салфетку,
сложенную в 6—8 слоев, -
раствор
для смачивания ткани (вода комнатной
температуры, спирт 40° или раствор уксуса
6%-ного — 1 чайная ложка уксуса на
пол-литра воды), -
клеенку
или вощаная бумага, -
вату
, -
бинт,
-
ножницы.
1.
Наложите на кожу марлевую салфетку,
сложенную в 6— 8 слоев, смоченную одним
из растворов и хорошо отжатую.
2.
Покройте ткань куском вощаной бумаги
(клеенки), которая на 1,5—2 см шире влажной
салфетки.
3.
Положите толстый слой ваты (размером
больше предыдущего слоя компресса на
1,5—2 см).
4.
Зафиксируйте компресс бинтом.
5.
Запишите время постановки компресса:
компресс держат от 6 до 12 часов.
6.
Через 2 часа просуньте палец под компресс
и убедитесь, что салфетка влажная, а
кожа теплая (если через 1,5—2 часа салфетка
сухая, то компресс наложен неправильно).
7.
В определенное время снимите компресс,
протрите кожу теплой водой, просушите
салфеткой; тепло укутайте место постановки
компресса.
Холодный компресс:
Холодные
компрессы, или примочки, применяются
при ушибах, травмах, кровоподтеках. Они
вызывают местное охлаждение и уменьшают
отек и боль.
Приготовить:
-
свинцовую
примочку (специальную жидкость аптечного
приготовления) или холодную воду; -
кусок
плотного полотенца, сложенного в
несколько слоев.
Для
постановки холодного компресса следует:
-
смочить
кусок полотенца в свинцовой примочке
или холодной воде; -
хорошо
отжать ткань; -
приложить
полотенце к больному месту; -
при
согревании полотна снова смочить его
в свинцовой примочке или воде и приложить
к больному месту; -
менять
примочку через каждые 2-3 мин.
11. Приём больного в стационар, санитарная обработка, транспортировка
При
поступлении больного в приемном отделении
проводят его тщательный
осмотр с целью выявления педикулеза. В
таких случаях могут обнаружиться
головная, платяная и лобковая вошь.
Санитарная
обработка больного сводится к стрижке
волос (по медицинским показаниям) с
последующим сжиганием их или
обеззараживанием в паровых стерилизаторах,
стрижке ногтей (на руках и ногах), мытья
в ванной или под душем, сбору вещей
(одежды, белья, обуви больного), подлежащих
дезинфекции, в индивидуальные мешки
для последующей отправки их для
обеззараживания в дезинфекционной
камере. До камерного обеззараживания
вещи инфекционных больных родственникам
не выдают. При этом личные вещи больных
гриппом и другими острыми респираторными
заболеваниями, паратитом, ветряной
оспой и коклюшем обеззараживать не
обязательно. Эти вещи разрешают забирать
родственникам домой. После прохождения
санитарной обработки больной получает
чистые больничное белье, халат (пижаму),
тапочки.
Головная
вошь поражает волосяной покров головы,
откладывая яички (гниды) к стержню волос,
в результате чего последние часто между
собой склеиваются. Платяные вши,
вызывающие поражения кожных покровов
туловища, обнаруживаются чаще всего в
складках белья (вдоль внутренних
швов). Лобковая вошь (площица) паразитирует
на волосистых поверхностях лобковой
области, иногда поражая усы, бороду,
брови, ресницы, волосяной покров
подмышечных впадин.
Вши
(платяные) являются переносчиками
сыпного и вшиного возвратного тифа,
возбудители которых проникают через
поврежденную кожу при раздавливании
вшей и последующих расчесах. Распространение
педикулеза наблюдается при неблагоприятных
санитарно-гигиенических условиях и
свидетельствует в первую очередь о
плохой постановке банно-прачечного
дела.
При
обнаружении вшивости проводят санитарную
обработку, которая может быть полной
(мытье больного с мылом и мочалкой в
ванне или под душем, уничтожение
микроорганизмов и насекомых в белье,
одежде, обуви, постельных принадлежностях
и жилых помещениях, т. е. дезинфекция
и дезинсекция) или частичной, подразумевающей
только мытье людей и дезинфекцию
(дезинсекцию) белья, одежды и обуви.
Для
борьбы с ПЕДИКУЛЕЗОМ В НАСТОЯЩЕЕ ВРЕМЯ
ЕСТЬ МНОЖЕСТВО СПЕЦИАЛЬНЫХ СРЕДСТВ,
КОТОРЫЕ НЕТОКСИЧНЫ, И НЕ ТРЕБУЮТ СТТИЖК
И ВОЛОС. Средство накладывают на волосяной
покров головы и покрывают вощеной
бумагой, сверху на голову повязывают
косынку или надевают шапочку, или просто
моют голову специальным шампунем. Для
удаления гнид в течение нескольких дней
повторно расчесывают волосы частым
гребнем с ватой, смоченной горячим 10 %
раствором столового уксуса.
Для
уничтожения лобковых вшей сбривают
пораженные волосы, после чего обычно
достаточным бывает повторное мытье
тела горячей водой с мылом.
Белье
и одежда больных обеззараживаются в
дезинсекционных камерах (паровоздушных,
горячевоздушных и т. д.). Медицинский
персонал, осуществляющий обработку
больных с педикулезом, должен пользоваться
специальной длинной одеждой из
прорезиненной ткани или плотного холста.
Профилактика
вшивости состоит в регулярном мытье
тела, своевременной смене нательного
и постельного белья.
При
поступлении в стационар в необходимых
случаях больные принимают
гигиеническую ванну или душ, причем
больных, нуждающихся в посторонней
помощи, опускают в ванну на простыне
или сажают на поставленный в ванну
табурет и обливают с помощью душа.
Гигиеническую
ванну или душ в приемном отделении
(иногда это не совсем правильно называют
санитарной обработкой) должны принимать
все больные, затем они переодеваются в
больничную одежду. На практике
это
правило соблюдается далеко не всегда,
что связано с несколькими причинами. С
одной стороны, больные, поступающие на
госпитализацию в плановом порядке,
принимают, как правило, душ или ванну
дома. С другой стороны, в приемном
отделении стационара часто не хватает
помещений и медицинского персонала,
чтобы организовать прием ванны или душа
всем поступающим больным.
Что
касается больничного белья (пижам и
халатов), то оно часто отличается
невысоким качеством, и больные
переодеваются в одежду, взятую с собой
из дома. Поэтому больные принимают ванну
в приемном отделении и переодеваются
в больничную одежду обычно лишь по
определенным показаниям (в инфекционных
больницах, при сильном загрязнении
кожных покровов и т. д.).
Не
разрешается принимать
гигиеническую ванну больным с тяжелыми
заболеваниями (с гипертоническим кризом,
острым инфарктом миокарда, острым
нарушением мозгового кровообращения,
с выраженной недостаточностью
кровообращения, туберкулезом в активной
фазе и др.), некоторыми кожными
заболеваниями, заболеваниями, требующими
экстренного хирургического вмешательства,
а также роженицам. Обычно в таких случаях
кожные покровы больного обтирают
тампоном, смоченным теплой водой с
мылом, затем чистой водой и насухо
вытирают.
Для
обтирания можно также использовать
теплую воду с добавлением одеколона
или спирта. Ногти у больных коротко
подстригают.
Если
больному предписан постельный режим
или противопоказано самостоятельное
передвижение, то транспортировка его
во вспомогательные диагностические и
лечебные кабинеты, а также в перевязочную
или операционную производится на
специальной каталке.
Медицинская
сестра должна уметь правильно перенести
тяжелобольного с кровати на каталку и
обратно.
Для
удобства переноски каталку можно
поставить по отношению к кровати под
прямым углом, параллельно или
последовательно. Транспортировать
больного на каталке следует осторожно,
головной конец должен находиться по
направлению движения.
Тележка
для перевозки больных ТБП-2 предназначена
для перевозки больных в операционные,
рентгеновские, процедурные и другие
кабинеты в пределах больничного корпуса.
Панель тележки устанавливается на
необходимую высоту гидравлическим
устройством, приводимым в действие
ножной педалью, что позволяет легко
перекладывать пациентов. Тележка имеет
боковые откидывающиеся ограждения.
Подъем и опускание панели осуществляется
гидроприводом, приводимым в движение
ножной педалью.
Тележка сконструирована
с учетом требований современной медицины,
она безопасна, имеет прочную рамную
конструкцию, которая удобна и надежна
в эксплуатации. Тележка установлена на
колеса, два из которых имеют тормозные
устройства.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Компресс
— лечебная многослойная повязка.
Действие
— вызывает расширение кровеносных сосудов и увеличивает кровообращение в тканях (болеутоляющее и рассасывающее действие).
Показания
— местные воспалительные процессы на коже, в подкожно-жировом слое, суставах, среднем ухе, ушибы (через сутки).
Противопоказания
— лихорадка, повреждения на коже, аллергические или гнойничковые высыпания; нельзя накладывать компресс на смазанную йодом кожу (возможен ожог).
Оснащение
— компрессная бумага, вата, бинт, этиловый спирт 45 % (салициловый или камфорный), ножницы.
Выполнение:
- вымойте и высушите руки;
- осмотрите кожные покровы на месте постановки компресса;
- приготовьте три слоя компресса, соответствующие области применения: влажный слой — 6-8 слоев марли; изолирующий — компрессная бумага или полиэтилен, перекрывающий влажный слой на 1,5 — 2 см; утепляющий — вата толщиной 2-3 см, перекрывает все предыдущие слои на 1,5 — 2 см;
- сложите слои: внизу — вата, затем — компрессная бумага;
- разведите спирт водой, подогрейте лекарственный раствор, поместив его в емкость с водой 38-39°С;
- смочите в растворе марлю, слегка отожмите ее и положите сверху компрессной бумаги;
- все слои компресса положите на нужный участок тела и зафиксируйте бинтом, чтобы компресс плотно прилегал к коже;
- зафиксируйте время — 6-8 часов;
- вымойте и высушите руки;
- через 1,5-2 часа проведите контроль правильности постановки компресса пальцем, не нарушая плотности наложения повязки (марля должна быть влажной).
Использование грелки.
Действие
— сухое тепло вызывает рефлекторное расслабление гладкой мускулатуры, усиление кровенаполнения внутренних органов, оказывает болеутоляющее и рассасывающее действие.
Противопоказания
— повреждения кожи, кровотечения, инфекционные раны, неясные боли в животе, острые воспалительные процессы в брюшной полости, первые сутки после ушиба, злокачественные новообразования любой давности.
Оснащение
— грелка, полотенце или пеленка.
Выполнение:
- заполните грелку горячей водой (60 — 70°С) на 1/2 или 2/3 объема;
- вытесните воздух из грелки, нажав на нее рукой у горловины, плотно закройте пробкой;
- опрокиньте грелку горловиной вниз и убедитесь в ее герметичности;
- оберните грелку полотенцем или пеленкой;
- положите грелку на нужную область тела (если применение длительное, то каждые 20 минут следует делать 15-20-минутный перерыв).
Применение пузыря со льдом
Действие
— холод вызывает сужение кровеносных сосудов кожи, снижает чувствительность нервных рецепторов.
Показания
— при кровотечениях, острых воспалительных процессах в брюшной полости, ушибах (в первые сутки), сильной лихорадке, в послеоперационном периоде.
Запрещается замораживать пузырь, наполненный водой, в морозильной камере, т.к. поверхность образующегося конгломерата льда очень велика, что может привести к переохлаждению участка тела, а иногда и отморожению. Оснащение
— пузырь для льда, кусковой лед, пеленки, деревянный молоток. Выполнение:
- поместите кусковой лед в пеленку и разбейте его на мелкие части (размером 1-2 см) деревянным молотком;
- наполните пузырь льдом на 1/2 его объема и до-лейте холодной (14-16°С) воды до 2/3 его объема;
- вытесните воздух из пузыря нажатием руки, расположив его на твердой поверхности (обеспечивается свободное пространство для воды, образующейся во время таяния льда);
- плотно закройте пузырь крышкой и, перевернув пробкой вниз, проверьте его на герметичность;
- заверните пузырь в сухую пеленку и полейте на нужный участок тела на 20 ми-нут.
Пузырь можно держать длительное время, но каждые 20 минут необходимо делать перерыв на 10-15 минут (по мере таяния льда воду можно сливать, а кусочки льда добавлять).
Неотложные мероприятия при развитии анафилактического шока
Признаки анафилактического шока:
- лицо больного становится очень бледным или серым;
- кожа на ощупь прохладная и липкая;
- пульс становится учащенным и слабым;
- больной испуган и беспокоен;
- появляются жажда, головокружение, зевота;
- затрудняется дыхание, ловит воздух ртом, задыхается;
- могут появиться зуд, чихание, кожа становится ярко красной;
- лицо может стать отечным, особенно вокруг глаз, на коже могут выступать большие красные пятна — «крапивница»;
- пульс частый и слабый;
- возможна потеря сознания.
Действия:
- прекратить введение препарата;
- немедленно вызвать врача
; - уложить больного на спину на ровную твердую поверхность;
- приподнять ножной конец кровати;
- голову повернуть на бок, вынуть зубные протезы (если они имеются);
- если позволяет локализация, наложить жгут выше места введения аллергена;
- положить холод на место введения;
- расстегнуть стесняющую одежду.
В случае наступления внезапной смерти начинайте немедленно проводить реанимационные мероприятия!
Остановка сердца и дыхания еще не означают наступления необратимой биологической смерти. Между жизнью и смертью существует своеобразное переходное состояние, которое еще не является смертью, но уже не может быть названо жизнью (В.А. Неговский). Это состояние называется клинической смертью, продолжительность которой составляет 4-6 минут (5-7 минут). Клетки различных органов по-разному реагируют на отсутствие кислорода. Раньше всего необратимые изменения развиваются в коре головного мозга. Поэтому 5-7 минут (продолжительность клинической смерти) — это время, которое может пережить кора головного мозга при отсутствии дыхания и кровообращения. Это очень важный момент, т. к. восстановить деятельность сердца можно и в гораздо более поздние сроки, однако при этом функция клеток коры полушарий головного мозга будет полностью и необратимо утрачена. А это означает наступление социальной смерти (в том случае, если удастся восстановить сердечную деятельность и дыхание). Человек, находившийся в состоянии клинической смерти 6-7 минут, как правило, погибает через 2-5 суток после реанимации, а у выживших появляются грубые неврологические и психические расстройства. Все это приводит к инвалидности.
Внимание!
После остановки сердца клетки коры головного мозга способны перенести гипоксию при нормальной температуре тела в течение 3-5 минут.
Только в период клинической смерти возможна и необходима борьба за жизнь. За тот короткий промежуток времени, в течение которого можно начать оживление, «скорая медицинская помощь» не успевает прибыть к месту происшествия, поэтому судьба пострадавшего часто зависит от того, кто окажется рядом с ним.
Общие принципы сердечно-легочной реанимации
Убедитесь, что больной без сознания: похлопайте его по плечу, окликните его. Запомните! Обычно потеря сознания наступает через 15 секунд после остановки кровообращения.
- Если ответа нет, позовите на помощь окружающих.
- Переверните пострадавшего на спину.
- Восстановите проходимость дыхательных путей, т. к. у человека, находящегося в таком состоянии, язык западает назад, перекрывая дыхательные пути, используя метод разгибания головы и подъема подбородка:
- положите вашу руку на лоб больному:
- поместите два пальца другой руки на нижнюю челюсть вблизи подбородка;
- разогните голову, нажимая на лоб вниз, на подбородок — вверх.
- Проверьте, дышит ли больной:
- посмотрите, поднимается ли грудная клетка;
- послушайте, есть ли дыхание;
- почувствуйте щекой выдыхаемый воздух в течение 3-5 секунд;
- при наличии дыхания продолжайте наблюдение, часто проверяя пульс на сонной артерии и дыхание.
- Попросите кого-нибудь вызвать «скорую помощь» (врача).
- Если дыхание отсутствует:
- зажмите больному ноздри, широко откройте рот, сделайте глубокий вдох и плотно приложите свой рот к его рту;
- сделайте два глубоких вдувания с интервалом 5 секунд продолжительностью 1,5 -2 секунды каждый; пауза между ними служит для вашего вдоха;
- следите, чтобы грудная клетка больного поднималась и опускалась во время вдуваний;
- почувствуйте выход воздуха изо рта пострадавшего, продолжайте искусственную вентиляцию легких в течение 1 минуты (около 12 дыханий).
Запомните!
Воздух не может попасть в дыхательные пути, если: вы неплотно охватываете своим ртом рот больного, воздух попадает в желудок из-за неправильного разгибания головы пострадавшего или вследствие очень частых вдуваний. Зубные протезы у больного оставляют во рту для более плотного контакта со ртом спасателя. Если у больного началась рвота, поверните его на бок, очистите полость рта и продолжайте искусственное дыхание. - Проверьте пульс на сонной артерии в течение 5- 10 секунд:
- придерживайте голову больного одной рукой за лоб, а средним и указательным пальцами другой руки найдите пульсацию сонной артерии рядом со щитовидным хрящом на стороне, которая ближе к вам;
- щупайте пульс в течение 5-10 секунд;
- если пульс есть, а дыхание отсутствует, продолжайте искусственную вентиляцию легких (каждое вдувание длится 1-1,5 секунды),
- проверяйте пульс каждую минуту;
- если пульс отсутствует, попросите кого-нибудь вызвать «скорую помощь», а сами начинайте непрямой массаж сердца.
- Правильно расположите свои руки для непрямого массажа сердца:
- проведите средним и указательным пальцами правой руки вверх по реберной дуге и нащупайте средним пальцем мечевидный отросток;
- вторую руку положите поверх первой — держите пальцы, не касаясь грудной клетки.
- Займите правильное положение для проведения непрямого массажа: локти выпрямлены, руки прямые от кистей до плеча.
- Сделайте 15 компрессий на грудину за 9-10 секунд (с частотой 80-100 компрессий в минуту) на глубину 3-5 см: считайте «раз и, два и…» и т. д. (нажимайте на грудину, когда называете число, и отпускайте, когда произносите «и»). Сжимайте и отжимайте грудную клетку плавно, постоянно держите руки в контакте с грудной клеткой.
- Сделайте два полных вдувания, открыв дыхательные пути приемом разгибания головы и подъемом подбородка.
Запомните!
При проведении непрямого массажа сердца всегда необходимо делать искусственную вентиляцию легких. - Сделайте 3 больших цикла, каждый из которых состоит из 15 компрессий и 3 вдуваний.
- Найдите пульс на сонной артерии и пальпируйте его в течение 5 секунд.
- Сделайте 2 полных вдоха.
- Откройте дыхательные пути.
- Зажмите нос больному.
- Охватите своим ртом рот больного, сделайте два вдувания.
- Смотрите, чтобы грудная клетка больного поднималась и опускалась.
- Продолжайте цикл: 15 компрессий и 2 вдувания.
- Контролируйте пульс, если пульс восстановился — контролируйте дыхание.
Запомните!
Если не появился пульс — продолжайте непрямой массаж и искусственную вентиляцию легких.
Непрямой массаж сердца и искусственная вентиляция легких могут выполняться одновременно двумя спасателями. В этом случае соотношение компрессий на грудную клетку и вдуваний — 5:1.
Вдувание воздуха производится после каждых пяти компрессий во время паузы. Сердечно-легочная реанимация требует большой физической силы, не говоря уже об эмоциональной нагрузке, которую обязательно испытывает спасатель.
Помните, что отсутствие пульса на сонной артерии при явных признаках эффективности проводимого массажа сердца является показанием к его продолжению. Смена спасателя через каждые 5-7 минут должна производиться быстро, без прекращения ритмичного массажа сердца. Объективными критериями для прекращения реанимационных мероприятий являются.
В медицинской
практике широко используют грелку.
Наиболее удобны электрические грелки,
так как в них регулируется степень
нагрева, и обеспечивается постоянная
температура в течение любого времени.
Но в стационаре электрические грелки
применять запрещено /по технике
безопасности/. В стационарах пользуются
резиновыми грелками. При применении
грелки необходимо соблюдать особую
осторожность у ослабленных и тяжелобольных.
Грелка (сухое
тепло) вызывает усиление кровенаполнения
внутренних органов, оказывает болеутоляющее
и рассасывающее действие, вызывает
рефлекторное расслабление гладкой
мускулатуры. Эффект воздействия грелки
зависит от температуры и продолжительности
ее применения.
При отсутствии
стандартной грелки можно использовать
бутылки, наполненные горячей водой,
/применяют с целью согревания пациента/.
Показаниями
для применения грелки являются:
Хронические боли
в животе — строго
по назначению
врача.
Воспалительные
инфильтраты.
Для местного
согревания участков тела пациента.
Острые боли в
пояснице /колика/.
Неврологические
заболевания /радикулит/.
I
и III
периоды лихорадки.
Дуоденальное
зондирование.
Гипертонический
криз.
После введения
масленых растворов в/м, п/к.
10. Для рассасывания
гематом со вторых суток после ушиба.
Противопоказания:
1. Острые
воспалительные процессы в брюшной
полости /аппендицит
холецистит,
панкреатит, перитонит/.
Первые сутки после
ушиба /травмы/.
Повреждение кожных
покровов.
Кровотечение.
Инфицированная
рана.
Злокачественные
новообразования.
Высокая лихорадка.
Бессознательное
состояние пациента.
Места постановки
1. Область живота.
2. На область
инфильтрата.
3. Участки тела.
4. На область
поясницы.
5. Область
икроножных мышц.
6. Область печени.
Механизм
действия
1. Грелка /сухое
тепло/ вызывает рефлекторное расслабление
гладкой
мускулатуры.
2. Усиливает
кровенаполнение внутренних органов.
3. Оказывает
болеутоляющее и рассасывающее действие.
Для постановки
грелки необходимо приготовить:
Резиновую
грелку на 1 л, 1,5 л;
Горячую воду
/t
– 60-70 0 С/;
Полотенце или
пеленку.
Осложнения
При длительном и
неправильном применении грелки могут
быть ожоги, развиться пигментация кожи.
При применении
резиновой грелки следует:
Использовать
только цельную грелку;
Осторожно наливать
горячую воду в грелку, во избежание
ожога;
При подаче грелки
пациенту оберните ее полотенцем;
Контролируйте
состояние пациента во время отпуска
процедуры.
Примечание:
При необходимости
длительного применения грелки каждые
20 минут следует делать перерывы на 15-20
минут;
Непрерывное
применение грелки может привести к
парезу сосудов внутренних органов и
тканей;
Меняют воду в
грелке по мере остывания;
У тяжелобольных,
в следствие понижения кожной
чувствительности, могут возникнуть
ожоги, поэтому у них применяют не очень
горячую грелку и с большой осторожностью.
28.10.2017 18:04
Разработка практической работы по ОМЗ. 11 класс
Просмотр содержимого документа
«Практическая работа № 3 «Изучение техники наложения горчичников, компрессов, грелки со льдом, примочек»»
Практическая работа № 3
Изучение техники наложения горчичников, компрессов, грелки со льдом, примочек
Цель: формировать практические навыки умения наложения горчичников, компрессов, грелок и холода.
Оснащение: медицинские банки, вазелин, пинцет, вата, спирт, спички, горчичники, резиновая грелка, полотенце, бинты, марля.
Отчет о работе:
|
1 вариант |
|
|
1.Продолжительность действия согревающего компресса не должна превышать: а) 3 ч; б) 12 ч; в) 24 ч; г)18 ч. |
1.Продолжительность действия горчичников для взрослых: а)5 – 15 мин; б)20 – 40 мин; в) 60 мин; г) 30 – 50 мин. |
|
2.Опишите последовательность наложения горчичников и горячего компресса. |
2.Опишите последовательность наложения грелки и согревающего компресса. |
|
3. Сделайте вывод. Какие ошибки нельзя допускать при наложении грелки и согревающего компресса? |
3. Сделайте вывод. Какие ошибки нельзя допускать при наложении горчичников и горячего компресса? |
|
4. Больной с заболевание легких жалуется на ощущение холода, дрожи во всем теле, слабость, головную боль. Болеет вторые сутки. Температура тела — 38°C. Какую процедуру можно провести этому пациенту. Обоснуйте ответ. |
4. Больной жалуется на почечную колику. Какую процедуру можно провести этому пациенту. Обоснуйте |
|
5. После операции на органах брюшной полости больному назначили процедуру, чтобы избежать внутреннего кровотечения. Какую процедуру? Противопоказания при этой процедуре? |
5. Больной жалуется на боли в локтевом сгибе, после постановки капельницы. На месте её постановки образовалась гематома. Какую процедуру можно провести. Противопоказания при этой процедуре. |
.
Противопоказания:
Гнойные заболевания кожи.
ПРИГОТОВЬТЕ:
2 салфетки (льняную — 4 слоя или марлевую — 6-8 слоев),
Почкообразный лоток,
Холодная вода 14-16°С,
Кусочки льда.
ПОДГОТОВКА ПАЦИЕНТА:
1. Психологическая.
2. Объясните смысл манипуляции и правила поведения пациента.
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ:
18. Приготовление и подача пузыря со льдом больному.
Показания
определяет врач:
Острые воспалительные процессы;
Кровотечения;
Гипертермия;
Ушибы в первые часы;
При укусах насекомых;
После абортов;
Послеоперационный период.
Противопоказания:
переохлаждение организма (определяет врач).
ПРИГОТОВЬТЕ:
1. Пузырь со льдом.
2. Куски льда.
3. Полотенце или пеленку.
5. Деревянный молоток.
ПОДГОТОВКА ПАЦИЕНТА:
Психологическая;
Объясните пациенту суть манипуляции и как ему вести себя при ее выполнении»
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ:
1. Возьмите пузырь для льда и проверьте его герметичность.
2. Отвинтите крышку.
3. Кусочки льда поместите в полотенце, а затем в лоток.
4. Деревянным молотком измельчите лед.
5. Полученными кусочками льда заполните пузырь для льда на 2/3 объема.
6. Долейте водой, прижмите пузырь к горизонтальной поверхности и в таком положении завинтите крышку, переверните пузырь и проверьте его герметичность.
7. Оботрите насухо, сверните полотенце в 4 слоя и оберните им пузырь.
8. Усадите или уложите пациента в удобном положении и приложите пузырь на нужный участок тела.
9. Оставьте его на 10-15 минут, при необходимости его использовать в течение длительного времени сделайте перерыв в 30-40 минут. а затем повторите процедуру.
10. По окончании использования снимите пузырь, вылейте из него воду, вытесните воздух, завинтите крышку и замочите его и полотенце не менее, чем на 60 минут.
Дополнительная информация
. Храните пузырь в сухом виде с открытой крышкой.
19. Наложение жгута на плечо.
Наложение жгута и жгута-закрутки
Метод применяется в основном при повреждении крупных сосудов конечностей, в первую очередь — артерий. Абсолютными показаниями для наложения жгута являются артериальные кровотечения при повреждениях верхних конечностей — от плечевого до локтевого сустава, нижних конечностей — от тазобедренного до коленного сустава.
До наложения жгута провести пальцевое прижатие кровоточащего сосуда.
Правила наложения жгута
- Перед наложением жгута конечность необходимо приподнять.
- Жгут накладывают при артериальном кровотечении выше раны, при венозном – ниже раны.
Надежная остановка артериальных кровотечений из сосудов конечностей достигается наложением жгута:
При кровотечении из артерий верхней конечности — в верхней трети плеча;
При кровотечении из артерий нижней конечности — в средней трети бедра.
Однако при этом обескровливаются большие участки тканей, что нежелательно. Поэтому более рациональной является рекомендация по наложению жгута возможно ближе к ране.
- На место предполагаемого наложения накладывается мягкая прокладка.
- Жгут растягивается и в таком положении накладывается на приподнятую конечность , причем каждый последующий виток ложится рядом с предыдущим должен быть слабее предшествующего; концы жгута закрепляются.
- Жгут нельзя закрывать повязкой, замок должен быть расположен спереди и легко доступен.
- Под жгут нужно положить записку с указанием даты и времени его наложения.
Максимальное время, на которое может быть наложен жгут: летом – не более 2 часов, зимой – не более 1 часа. По истечении указанного времени жгут ослабить на 10-15 минут. Прежде чем ослабить жгут, необходимо
произвести пальцевое прижатие сосуда
выше раны. В дальнейшем жгут ослабляют каждые 30-40 минут для частичного восстановления кровообращения.
ВНИМАНИЕ!
Следует избегать наложения жгута в средней трети плеча (из-за опасности повреждения лучевого нерва), в области запястья и нижней трети голени (не всегда останавливает кровотечение).
При кровотечении из раны, расположенной в верхней трети плеча и бедра, жгут накладывается в виде «восьмерки». Начинают наложение 2-3 турами на верхней трети конечности, а затем жгут ведут по туловищу, где и закрепляют.
Признаки правильного наложения жгута:
- кровотечение прекращается;
- пульс на периферической артерии не определяется;
- кожные покровы бледнеют.
Ошибки при наложении жгута:
- наложение жгута без показаний (кровотечение можно остановить другим способом);
- слабое перетягивание жгутом – усиливает кровотечение;
- сильное перетягивание жгутом – может вызвать повреждение крупных нервных стволов (развитие параличей) или омертвение тканей;
- наложение жгута без мягкой прокладки и без записки.
20. Оказание первой доврачебной помощи при внезапной одышке.
При одышке человек ощущает нехватку воздуха, дышит тяжело и часто. У здорового человека одышка может возникать при большой физической нагрузке.
Как клинический симптом при ряде заболеваний одышка имеет большое диагностическое и прогностическое значение.
Различают инспираторную одышку
— это дыхание с затрудненным вдохом; экспираторную
— дыхание с затрудненным выдохом; смешанную
— дыхание с затрудненным вдохом и выдохом.
Наблюдайте:
- когда возникает одышка, как быстро развивается ;
- какую позу занимает больной во время приступа одышки;
- сопровождает ли одышку кашель, хрипы, боль в груди;
- какой цвет лица у подопечного (кожа может приобретать синеватую или серую окраску – цианоз);
- какова частота дыхания, не переходит ли одышка в удушье.
Быстро развивающаяся одышка называется удушьем.
При возникновении у больного острого приступа одышки необходимо срочно вызвать бригаду «Скорой помощи» и принять срочные меры для облегчения дыхания:
- ограничьте физическую активность подопечного;
- при тяжелой одышке усадите больного в кресло или на кровати;
- придайте пациенту возвышенное (сидячее) положение, подложив подголовник или несколько подушек под спину или приподняв верхнюю часть функциональной кровати;
- успокойте больного и объяснить ему, что после того, как начнется лечение, одышка уменьшится;
- постарайтесь переключить внимание подопечного;
- освободите больного от тяжелого одеяла и стесняющей одежды;
- обеспечьте максимальный приток свежего воздуха, открыв форточку или окно;
- используйте ингаляции увлажненным кислородом на дому;
- проводите контроль частоты, глубины и ритма дыхания.
После установления диагноза и назначения лечения ухаживающий должен контролировать правильность проводимого лечения.
Если одышка носит хронический характер и связана с хроническим бронхитом или эмфиземой легких:
- курильщикам необходимо бросить курить ;
- больше бывать на свежем воздухе, избегать пыли, дыма, резких запахов;
- больше отдыхать;
- остерегаться простуды и гриппа;
- пройти курс обучения дыхательной гимнастики и специальных упражнений у врача лечебной физкультуры;
- пройти курс физиотерапии у врача физиотерапевта;
- по назначению врача, держать дома антибактериальные препараты широкого спектра действия и, в случае присоединения инфекции, начинать как можно раньше их прием.
Если одышка связана с аллергическими заболеваниями легких, например, бронхиальной астмой:
- необходимо предотвращать контакт больного с аллергеном;
- обеспечить его ингалятором с тем препаратом, который до приступа назначил ему врач;
- при затрудненном отделении мокроты применять имеющиеся отхаркивающие средства.
21. Сбор мокроты для лабораторных исследований (общий анализ, посев).
Показания:
Противопоказания:
Определяет врач.
Оснащение:
- Чистая сухая стеклянная банка.
- Бланк-направление в клиническую лабораторию.
- Аптечная резинка.
- Перчатки.
- Выполните гигиеническую обработку рук
- Подготовьте лабораторную посуду.
- Оформите направление, прикрепите к посуде с помощью аптечной резинки.
- Утром натощак покажите пациента прополоскать рот и зев питьевой водой.
- Оденьте перчатки, возьмите банку.
- Предложите пациенту глубоко подышать, откашляться и сплюнуть мокроту в банку, не касаясь краев, всего 3-5 мл.
- Доставьте посуду с собранной мокротой в клиническую лабораторию для исследования.
- Полученный результат подклейте в историю болезни.
Мокрота собрана в количестве 3-5 мл и доставлена в лабораторию.
ВЗЯТИЕ МОКРОТЫ БАКТЕРИОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ
Оснащение:
- Стерильная емкость с крышкой (банка с крышкой или чашка Петри).
- Направление в бактериологическую лабораторию.
- Аптечная резинка.
- Перчатки.
Возможные проблемы пациента:
- Психологические (повышенный рвотный рефлекс и брезгливое отношение к данному вмешательству).
- Затруднения при кашле.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Выполните гигиеническую обработку рук
- Возьмите в баклаборатории стерильную посуду.
- Предложите натощак пациенту почистить зубы и прополоскать рот кипяченой водой или раствором фурациллина (0,02%).
- Оформите направление.
- Оденьте перчатки.
- Снимите аккуратно крышку со стерильной емкости.
- Предложите пациенту сделать 2-3 глубоких вдоха, покашлять и сделать 2-3 плевка мокроты в емкость так, чтобы рот его не касался краев емкости.
- Закройте аккуратно крышку.
- Прикрепите аптечной резинкой направление, снимите перчатки, вымойте руки.
- Отнесите собранный материл в баклабораторию, вымойте руки.
- Подклейте полученный результат в историю болезни.
Оценка достигнутых результатов.
Мокрота собрана в достаточном количестве в течение часа и доставлена в баклабораторию. Результат анализа получен.
Примечания:
- При обучении пациента и родственников попросите их продемонстрировать вам последовательность действий.
- Мокроту доставить в лабораторию необходимо сразу или при условии хранения в холодильнике при температуре +4 градуса Цельсия в первые 2 часа.
22. Оказание первой доврачебной помощи при кровохарканье
и легочном кровотечении.
Показания:
При заболеваниях дыхательной системы.
Противопоказания:
Определяет врач.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
- Информируйте пациента о предстоящей манипуляции и ходе ее выполнения.
- Больному необходимо обеспечить полный физический покой.
- Необходимо усадить больного в кровати в полусидячем положении с наклоном в пораженную сторону для того, чтобы избежать попадания крови в здоровое легкое.
- На пораженную половину грудной клетки кладут пузырь со льдом. Больному дают проглатывать небольшие кусочки льда, что приводит к рефлекторному спазму и уменьшению кровенаполнения кровеносных сосудов легких.
- Кровохарканье, а тем более, легочное кровотечение сопровождается бурной эмоциональной реакцией страха, как самого больного, так и его близких, особенно, если оно возникло впервые. В связи с этим необходимо постараться успокоить больного и его близких, вселив уверенность в отсутствии реальной опасности для жизни.
- Для уменьшения эмоциональной реакции со стороны больного и его близких рекомендуется использование постельного и нательного белья, а также платков и полотенец не белого, а темных цветов, например, зеленого, на которых кровь не так заметна и выглядит темными, а не красными пятнами.
- Если кровохарканье или легочное кровотечение сопровождается кашлем необходимо дать больному по назначению врача противокашлевые средства.
- Воздействие высокой температуры может спровоцировать усиление кровотечения. Поэтому больной может есть только холодную и полужидкую пищу.
- Категорически запрещается применение горячей ванны или душа, постановка банок, горчичников, грелок и горячих компрессов на грудную клетку. До осмотра врачом больному нельзя двигаться и разговаривать.
23. Умение пользоваться карманным ингалятором , обучение
больного пользованию карманным ингалятором.
Показания:
Бронхиальная астма (для улучшения проходимости бронхов).
Противопоказания:
Выявляются в процессе обследования пациента.
Оснащение:
- Ингалятор с лекарственным веществом.
- Ингалятор без лекарственного вещества.
Возможные проблемы пациента:
- Страх, перед применением ингалятора или лекарственного вещества.
- Снижение интеллектуальных возможностей и др.
- Затрудненный вдох при введении лекарственного вещества через рот.
Последовательность действий м/с с обеспечением безопасности окружающей среды:
- Информируйте пациента о пользовании ингалятора.
- Информируйте пациента о лекарственном средстве.
- Проверьте название и срок годности лекарственного вещества.
- Выполните гигиеническую обработку рук.
- Продемонстрируйте пациенту выполнение процедуры, используя ингаляционный баллончик без лекарственных веществ.
- Усадите пациента.
- Снимите с мундштука баллончика защитный колпачок.
- Поверните баллончик с аэрозолем вверх дном.
- Встряхните баллончик,
- Сделайте глубокий выдох.
- Возьмите мундштук баллончика в рот, плотно обхватив его губами.
- Сделайте глубокий вдох через рот и одновременно нажмите на дно баллончика.
- Задержите дыхание на 5-10 сек.
- Извлеките мундштук изо рта.
- Сделайте спокойный выдох.
- Продезинфицируйте мундштук.
- Предложите пациенту самостоятельно выполнить процедуру с ингалятором, наполненным лекарственным веществом.
- Закройте ингалятор защитным колпачком.
- Вымойте руки.
Оценка достигнутых результатов:
Пациент правильно продемонстрировал технику ингаляции с помощью ингаляционного баллончика.
Примечание:
Количество ингаляций определяет врач. Если состояние пациента позволяет, то лучше эту процедуру проделать стоя, так как дыхательная экскурсия при этом эффективнее.
24. Определение основных характеристик артериального
пульса на лучевой артерии.
ПУЛЬС — толчкообразные колебания стенок сосудов, вызванные движением крови, выталкиваемой сердцем.
МЕСТА ОПРЕДЕЛЕНИЯ ПУЛЬСА:
Лучевая артерия,
Височная артерия,
Сонная артерия.
Артерия тыльной стороны стопы.
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ:
1. Кистью своей руки охватите область ЛУЧЕЗАПЯСТНОГО сустава пациента так, чтобы БОЛЬШОЙ палец располагался на ТЫЛЬНОЙ стороне предплечья.
2. Остальными пальцами НА ПЕРЕДНЕЙ поверхности сустава пальпируйте лучевую артерию, прижимая ее к лучевой кости. ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ:
Пульсовая волна ощущается как расширение артерии;
Исследование пульса следует начинать на ОБЕИХ руках;
При отсутствии разницы пульса в дальнейшем ограничиваются его исследованием на одной руке;
У здоровых людей частота пульса СООТВЕТСТВУЕТ частоте сердечных сокращений и равна 60-80 в одну минуту;
. Грелка
есть в каждой семье и ее применяют довольно часто, поскольку сосуды кожи, подкожной клетчатки и глубоко расположенных тканей, под воздействием тепла расширяются. Это же, в свою очередь, оказывает лечебное влияние на течение воспалительных процессов, а также уменьшает вызванную спазмами . Но вот правильно положить грелку могут далеко не все. Из-за этого наилучшее, что бывает – это ее неэффективность, а наихудшее – нанесения вреда здоровью.
Противопоказания для использования грелки.
Наложение грелки на больное место категорически противопоказано при остром воспалении, острых воспалительных процессах в брюшной полости, на протяжении 1-2 дней после травмы. И вообще, злоупотреблять грелками нельзя!
Наполнение грелки водой.
Грелку наполняют водой только наполовину, тогда она будет мягкой и станет хорошо прилегать к поверхности тела. Прежде чем плотно закрутить пробку, нужно удалить из грелки воздух, сжав ее до появления в горловине воды, а после закручивания – осмотреть грелку и убедиться, что она нигде не протекает. Для местного прогревания грелку необходимо наполнять водой, температура которой в пределах 40 градусов.
Накладывание грелки для лечения.
Грелка накладывается непосредственно на больное место. Нельзя накладывать на область сердца. Учитывая, что детская кожа очень чувствительная, то чтобы не вызвать термического ожога, на голое тело ребенка грелку нельзя класть непосредственно, а необходимо ее предварительно и очень тщательно обернуть полотенцем.
Использование грелки для согревания.
При использовании грелки не для лечения, а для согревания ног и кровати, температура наполняемой воды должна быть около 60 градусов. Особое внимание нужно проявлять при согревании кровати младенца, для чего грелку размещают на расстоянии пяти — шести сантиметров его вытянутых ног.
Использование пузыря со льдом.
В медицинской практике используется не только тепло, но и холод. Из-за низкой температуры кровеносные сосуды подкожной клетчатки, кожи и внутренних органов (близкорасположенных) сужаются. И в результате этого чувствительность перефирических нервов снижается, уменбьшается интенсивность болей и отек тканей. Для этой цели применяют различные пузыри резиновые, в которые помещаются кусочки льда или снег. Перед наложением, пузырь нужно обязательно завернуть в полотенце и положить на больное место на 10-15 мин. Через четверть часа пузырь можно наложить еще раз. Если нет специального пузыря, льдом или снегом можно наполнить обычный небольшой полиэтиленовый пакет, плотно завязав его, или грелку.
В детской практике пузырь со льдом
или ледяной водой используют в исключительных случаях — при травмах, ожогах и кровотечениях.
***** ***** *****
Самой комфортной страной Северной Европы с великолепным, запоминающимся отдыхом для туристов, является Финляндия. Отдых в Финляндии подойдет тем, кто любит сказочную атмосферу и рассказы об удивительных лесных жителях. Ведь Финляндия — это страна белых ночей, северного сияния, волшебства и родина Санта Клауса. Зеркальная гладь прозрачных озер, золотые дюны, быстрые реки, кристально белый снег и чистый отдых будет доступен вам на отдыхе в Финляндии.
Удачи вам! До скорых встреч на страницах портала
Здоровья Вам и вашим близким! админ портала Alla